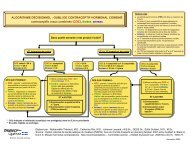
L'infection au virus du papillome humain (VPH) - Institut national de ...
L'infection au virus du papillome humain (VPH) - Institut national de ...
L'infection au virus du papillome humain (VPH) - Institut national de ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
L’infection <strong>au</strong> <strong>virus</strong> <strong>du</strong> <strong>papillome</strong> <strong>humain</strong> (<strong>VPH</strong>)<br />
Chez les femmes, 66 % à 80 % <strong>de</strong>s infections <strong>au</strong> <strong>VPH</strong> vont régresser et 6,3 % à 20 % <strong>de</strong>s femmes vont<br />
développer <strong>de</strong>s lésions intra-épithéliales (SIL) (Meijer 2000, Syrjänen 1997). Le risque <strong>de</strong> progression<br />
est dépendant <strong>du</strong> siège <strong>de</strong> l’infection, notamment la jonction entre l’épithélium glan<strong>du</strong>laire.<br />
L’épithélium malpighien, <strong>au</strong> nive<strong>au</strong> <strong>de</strong> la zone <strong>de</strong> transformation <strong>du</strong> col, semble plus vulnérable. Des<br />
micro-érosions permettent l’accès <strong>du</strong> <strong>VPH</strong> <strong>au</strong>x cellules basales et la réplication <strong>du</strong> <strong>virus</strong> peut c<strong>au</strong>ser<br />
l’apparition <strong>de</strong>s lésions précancéreuses (Syrjänen 1998).<br />
Selon Peto (2001) l’association <strong>du</strong> cancer invasif <strong>du</strong> col utérin et <strong>de</strong>s CIN 3 avec le début précoce <strong>de</strong><br />
l’activité sexuelle et avec le nombre élevé <strong>de</strong> partenaires, même à long terme, suggère la possibilité<br />
que l’infection <strong>au</strong> <strong>VPH</strong> soit habituellement persistante mais pas détectable avec les métho<strong>de</strong>s<br />
actuelles.<br />
Facteurs <strong>de</strong> risque <strong>de</strong> la persistance <strong>de</strong> l’infection :<br />
De nombreux facteurs ont été associés à la persistance <strong>de</strong> l’infection cervicale <strong>au</strong> <strong>VPH</strong>. Les plus<br />
importants sont :<br />
• L’infection avec un <strong>VPH</strong> à h<strong>au</strong>t risque (Richardson 2002, Ho 1998, Brisson 1996), plus<br />
spécifiquement les types <strong>de</strong> <strong>virus</strong> 16 (Richardson 2002, Elfgren 2000, Ho 1998, Brisson 1996) et<br />
18 (Ho 1998, Brisson 1996), la charge virale (van Duin 2002, Brisson 1996, Rousse<strong>au</strong> 2001b), la<br />
pro<strong>du</strong>ction continue <strong>du</strong> <strong>virus</strong> (Richart 2001) et l’infection multiple (Ho 1998);<br />
• L’âge plus avancé (Ho 1998);<br />
• Le génotype Arg-Arg dans le gène qui codifie la protéine p53 (Rousse<strong>au</strong> 2001b);<br />
• Le nombre élevé <strong>de</strong> partenaires sexuels (Brisson 1996, Elfgren 2000);<br />
• L’âge plus jeune <strong>au</strong> premier contact sexuel (Elfgren 2000);<br />
• Les antécé<strong>de</strong>nts <strong>de</strong> condylomes chez le partenaire sont associés à la persistance <strong>du</strong> même type <strong>de</strong><br />
<strong>virus</strong> (Brisson 1996);<br />
• La présence <strong>de</strong>s condylomes vulvaires (Moscicki 1998);<br />
• L’utilisation <strong>de</strong> contraceptifs or<strong>au</strong>x pour plus <strong>de</strong> 2 ans était associée à un risque accru <strong>de</strong><br />
persistance selon Brisson (1996), mais pas selon Elfgren (2000);<br />
• Le stress récent (Coker 2001);<br />
• Le tabagisme était inversement associé à la persistance <strong>VPH</strong> dans l’étu<strong>de</strong> <strong>de</strong> Ho (1998), les <strong>au</strong>tres<br />
étu<strong>de</strong>s n’ont pas réussi à mettre en évi<strong>de</strong>nce une association entre le tabagisme et la persistance<br />
virale (Elfgren 2000).<br />
1.2.4 Lésions intra-épithéliales <strong>du</strong> col utérin<br />
Les lésions intra-épithéliales <strong>du</strong> col sont souvent c<strong>au</strong>sées par les types <strong>de</strong> <strong>VPH</strong> oncogènes et sont <strong>de</strong>s<br />
précurseurs <strong>du</strong> cancer <strong>du</strong> col (Syrjänen 1998, Kiviat 1999). Toutefois la majorité <strong>de</strong>s lésions intraépithéliales<br />
ont une évolution clinique favorable, avec régression spontanée (Syrjänen 1998). Ces<br />
lésions sont considérées comme les changements morphologiques les plus précoces associés <strong>au</strong> cancer.<br />
22 <strong>Institut</strong> <strong>national</strong> <strong>de</strong> santé publique <strong>du</strong> Québec