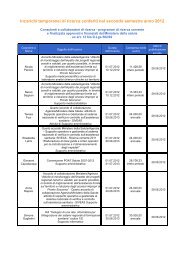
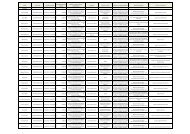
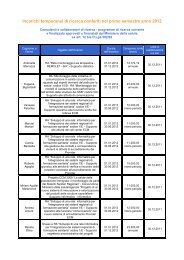
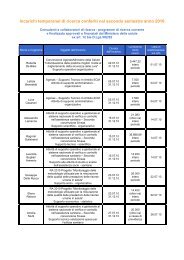
dolore paziente pediatrico - Age.Na.S.
dolore paziente pediatrico - Age.Na.S.
dolore paziente pediatrico - Age.Na.S.
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Capitolo 9 • La sedo-analgesia in corso di procedure invasive nel bambino e nel neonato 77<br />
chiari, 4 ore per latte materno, 6 ore per latte, 8 ore per cibi solidi). In realtà<br />
non vi sono in letteratura dati sufficienti a stabilire la sicurezza di qualsiasi<br />
regime di digiuno. Un <strong>paziente</strong> può avere lo stomaco pieno a molte ore di distanza<br />
dall’ultimo pasto. Vi sono lavori su casistiche di sedazione procedurale<br />
in pronto soccorso che non mostrano aumento di complicanze tra pazienti a<br />
digiuno e no; non vi è indicazione al digiuno utilizzando il solo cloralio idrato<br />
o midazolam nasale o buccale ai dosaggi consigliati.<br />
Di fatto, in una recente autorevole review la ketamina è considerata sicura per<br />
sedazione procedurale in pronto soccorso al dosaggio massimo di 2 mg ev con<br />
sole 3 ore di digiuno.<br />
In ogni situazione occorre comunque prevedere l’evenienza del vomito: una<br />
ventilazione sostenuta può facilitare l’ingresso d’aria nello stomaco e il vomito;<br />
tenere sempre il <strong>paziente</strong> sul fianco laddove possibile, aspiratore sempre<br />
pronto, manovra di Sellick al bisogno.<br />
2. Perdita dell’autonomia respiratoria. È secondaria a depressione dei centri<br />
del respiro farmaco-indotta. I fattori cruciali sono la velocità di infusione del<br />
farmaco, la dose, la sommazione di farmaci diversi. In linea generale l’infusione<br />
deve sempre essere lenta (dose di induzione in non meno di 2 minuti),<br />
permettendo al <strong>paziente</strong> di restare in respiro spontaneo.<br />
La depressione respiratoria è tanto più probabile quanto minore è l’età del<br />
<strong>paziente</strong>, in particolare nei lattanti va prevista una riduzione della dose di induzione.<br />
I momenti più a rischio di eventi avversi sono generalmente la fase<br />
di induzione (rischio di apnee per eccessivo dosaggio o eccessiva velocità di<br />
infusione dei farmaci) e la fine della procedura (cessazione dello stimolo doloroso<br />
sul drive respiratorio).<br />
3. Ostruzione respiratoria, laringospasmo. L’ipotonia della muscolatura secondaria<br />
a sedazione può causare ostruzione delle vie aeree, che sarà peggiorata<br />
da possibili altri fattori (ipertrofia adenotonsillare importante, infiltrazione<br />
leucemica, anello di Waldeyer). In caso di ostruzione eseguire movimenti di<br />
riposizionamento del capo per ripristinare la pervietà e ventilare con pallone<br />
e maschera per tenere le vie aperte a pressione positiva. Considerare cannula<br />
di Mayo o cannula nasofaringea. Il laringospasmo può essere secondario a<br />
manovre di stimolo sulle vie aeree, ventilare a pressione positiva.<br />
4. Ipotensione e compromissione emodinamica. Il problema si pone soprattutto<br />
in bambino critico (shock settico, bambino critico con neoplasia). La compromissione<br />
può essere il risultato delle condizioni del <strong>paziente</strong> e dell’azione<br />
ipotensivante dei farmaci (massimamente propofol, ma anche oppioidi e, in<br />
misura minore, midazolam). In queste situazioni l’utilizzo di ketamina con