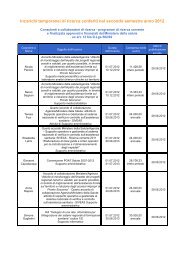
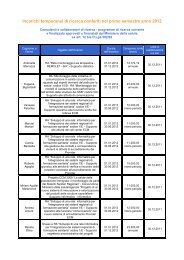
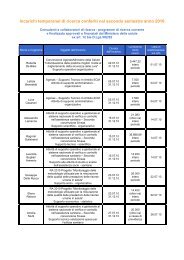
dolore paziente pediatrico - Age.Na.S.
dolore paziente pediatrico - Age.Na.S.
dolore paziente pediatrico - Age.Na.S.
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
78 E. Barbi, P. Papacci, F. Benini<br />
azione simpaticomimetica è sostanzialmente indicato per il rialzo pressorio<br />
che provoca.<br />
5. Aumento della pressione intracranica. In corso di sedazione ipossia ed eventuale<br />
ipercapnia non controllate possono causare vasodilatazione cerebrale e<br />
ulteriore aumento della pressione intracranica; in questi pazienti un’attenta<br />
gestione della pervietà delle vie aeree e degli scambi respiratori è ancora più<br />
importante.<br />
Controverso in questo ambito l’utilizzo di ketamina: sicuramente controindicata<br />
in precedenza, è oggi ridiscussa in questo ambito in alcune situazioni<br />
come addirittura potenzialmente efficace (il ripristino di un’adeguata perfusione<br />
cerebrale sarebbe il primum movens di una ridotta vasodilatazione e quindi<br />
di una ridotta pressione endocranica).<br />
Fasi della sedo-analgesia procedurale<br />
Pre-ossigenazione<br />
La respirazione spontanea di ossigeno con alta FiO 2 (pallone, maschera e fonte<br />
con reservoir) per 3 minuti (o la ventilazione a <strong>paziente</strong> sedato) porta a un<br />
aumento dell’ossigeno polmonare (“denitrogenizzazione”) con aumento della<br />
riserva in caso di apnea.<br />
La somministrazione di ossigeno in respiro spontaneo durante la procedura<br />
diminuisce il numero e l’entità degli episodi di desaturazione, ma può rendere<br />
più tardivo il riconoscimento di apnea o ostruzione delle vie aeree. Resta di<br />
imprescindibile importanza l’addestramento dell’operatore, finalizzato a un<br />
monitoraggio in primis clinico del <strong>paziente</strong>: presenza di atti respiratori, eventuali<br />
segni di aumento del lavoro del respiro.<br />
Verifica degli standard di monitoraggio<br />
• Il più importante monitoraggio è l’osservazione del <strong>paziente</strong>: attività respiratoria,<br />
segni di aumentato lavoro del respiro, rumori patologici, colorito,<br />
frequenza cardiaca e pressione arteriosa.<br />
• Saturimetria: ricordare che il saturimetro ha una latenza nel riconoscimento<br />
dell’apnea che può arrivare ad alcune decine di secondi.<br />
• Monitoraggio della CO 2 di fine espirazione (EtCO 2 ): sistema più preciso e<br />
più tempestivo della saturimetria nel riconoscimento delle apnee; considerato<br />
opzionale, aumenta i margini di sicurezza.<br />
Il monitoraggio del <strong>paziente</strong> deve essere continuo nel periodo post-sedazione<br />
e i criteri di dimissione essere prefissati: di regola <strong>paziente</strong> ben sveglio, che ha<br />
bevuto, deambulante.