!№4(96) ТОМ 1 тп отпр
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
‘ № 4(<strong>96</strong>) август 2016 г. / том 1<br />
ÏÐÀÊÒÈ×ÅÑÊÀß ÌÅÄÈÖÈÍÀ 17<br />
Общая стационарная летальность составила<br />
33,5% (22 пациента), из которых 6 (100%) умерло<br />
до операции и 16 (26,6%) пациентов в послеоперационном<br />
периоде (см. рис.). Дооперационная летальность<br />
была связана с развившейся острой сердечной<br />
недостаточностью из-за тампонады сердца<br />
вследствие разрыва аневризмы, трое (50%) пациентов<br />
имели гемоперикард.<br />
Причинами послеоперационной летальности в<br />
течение первых суток после операции был ДВСсиндром<br />
в 10 (62,5%) случаев, острый инфаркт<br />
миокарда ― в 3 (18,75%) случаях. В 3(18,75%)<br />
случаях более чем через 2 суток летальность наступила<br />
из-за сочетанной органной перфузионной<br />
недостаточности (ОПН, ОНМК).<br />
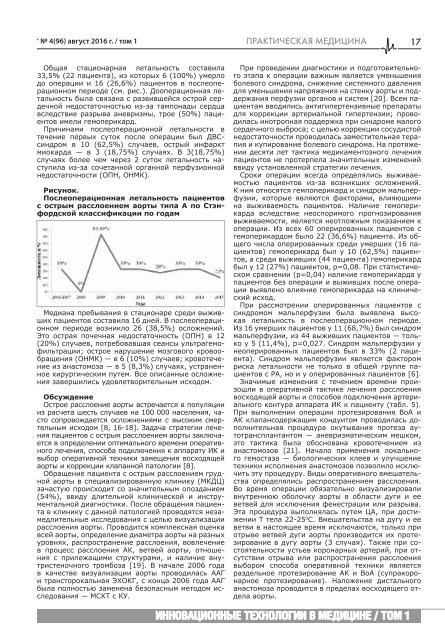
Рисунок.<br />
Послеоперационная летальность пациентов<br />
с острым расслоением аорты типа А по Стэнфордской<br />
классификации по годам<br />
Медиана пребывания в стационаре среди выживших<br />
пациентов составила 16 дней. В послеоперационном<br />
периоде возникло 26 (38,5%) осложнений.<br />
Это острая почечная недостаточность (ОПН) в 12<br />
(20%) случаев, потребовавшая сеансы ультрагемофильтрации;<br />
острое нарушение мозгового кровообращения<br />
(ОНМК) ― в 6 (10%) случаев; кровотечение<br />
из анастомоза ― в 5 (8,3%) случаях, устраненное<br />
хирургическим путем. Все описанные осложнения<br />
завершились удовлетворительным исходом.<br />
Обсуждение<br />
Острое расслоение аорты встречается в популяции<br />
из расчета шесть случаев на 100 000 населения, часто<br />
сопровождается осложнениями с высоким смертельным<br />
исходом [8, 16-18]. Задача стратегии лечения<br />
пациентов с острым расслоением аорты заключается<br />
в определении оптимального времени оперативного<br />
лечения, способа подключения к аппарату ИК и<br />
выбор оперативной техники замещения восходящей<br />
аорты и коррекции клапанной патологии [8].<br />
Обращение пациента с острым расслоением грудной<br />
аорты в специализированную клинику (МКДЦ)<br />
зачастую происходит со значительным опозданием<br />
(54%), ввиду длительной клинической и инструментальной<br />
диагностики. После обращения пациента<br />
в клинику с данной патологией проводятся незамедлительные<br />
исследования с целью визуализации<br />
расслоения аорты. Проводится комплексная оценка<br />
всей аорты, определение диаметра аорты на разных<br />
уровнях, распространение расслоения, вовлечение<br />
в процесс расслоения АК, ветвей аорты, отношения<br />
с прилежащими структурами, и наличие внутристеночного<br />
тромбоза [19]. В начале 2006 года<br />
в качестве визуализации аорты проводилась ААГ<br />
и трансторокальная ЭХОКГ, с конца 2006 года ААГ<br />
была полностью заменена безопасным методом исследования<br />
― МСКТ с КУ.<br />
При проведении диагностики и подготовительного<br />
этапа к операции важным является уменьшения<br />
болевого синдрома, снижение системного давления<br />
для уменьшения напряжения на стенку аорты и поддержания<br />
перфузии органов и систем [20]. Всем пациентам<br />
вводились антигипертензивные препараты<br />
для коррекции артериальной гипертензии; проводилась<br />
инотропная поддержка при синдроме малого<br />
сердечного выброса; с целью коррекции сосудистой<br />
недостаточности проводилась заместительная терапия<br />
и купирование болевого синдрома. На протяжении<br />
десяти лет тактика медикаментозного лечения<br />
пациентов не протерпела значительных изменений<br />
ввиду установленной стратегии лечения.<br />
Сроки операции всегда определялись выживаемостью<br />
пациентов из-за возникших осложнений.<br />
К ним относятся гемпоперикард и синдром мальперфузии,<br />
которые являются факторами, влияющими<br />
на выживаемость пациентов. Наличие гемоперикарда<br />
вследствие неоспоримого прогнозирования<br />
выживаемости, является неотложным показанием к<br />
операции. Из всех 60 оперированных пациентов с<br />
гемоперикардом было 22 (36,6%) пациента. Из общего<br />
числа оперированных среди умерших (16 пациентов)<br />
гемоперикард был у 10 (62,5%) пациентов,<br />
а среди выживших (44 пациента) гемоперикард<br />
был у 12 (27%) пациентов, р=0,08. При статистическом<br />
сравнении (р=0,04) наличие гемоперикарда у<br />
пациентов без операции и выживших после операции<br />
выявлено влияние гемоперикарда на клинический<br />
исход.<br />
При рассмотрении оперированных пациентов с<br />
синдромом мальперфузии была выявлена высокая<br />
летальность в послеоперационном периоде.<br />
Из 16 умерших пациентов у 11 (68,7%) был синдром<br />
мальперфузии, из 44 выживших пациентов ― только<br />
у 5 (11,4%), р=0,027. Синдром мальперфузии у<br />
неоперированных пациентов был в 33% (2 пациента).<br />
Синдром мальперфузии является фактором<br />
риска летальности не только в общей группе пациентов<br />
с РА, но и у оперированных пациентов [6].<br />
Значимые изменения с течением времени произошли<br />
в оперативной тактике лечения расслоения<br />
восходящей аорты и способов подключения артериального<br />
контура аппарата ИК к пациенту (табл. 5).<br />
При выполнении операции протезирования ВоА и<br />
АК клапансодержащим кондуитом проводилась дополнительная<br />
процедура окутывания протеза аутотрансплантантом<br />
― аневризматическим мешком,<br />
это тактика была обоснована кровотечением из<br />
анастомозов [21]. Начало применения локального<br />
гемостаза ― биологических клеев и улучшение<br />
техники исполнения анастомозов позволило исключить<br />
эту процедуру. Виды оперативного вмешательства<br />
определялись распространением расслоения.<br />
Во время операции обязательно визуализировали<br />
внутреннюю оболочку аорты в области дуги и ее<br />
ветвей для исключения фенестрации или разрыва.<br />
Эта процедура выполнялась путем ЦА, при достижении<br />
Т тела 22-25 0 С. Вмешательства на дугу и ее<br />
ветви в настоящее время исключаются, только при<br />
отрыве ветвей дуги аорты производится их протезирование<br />
в дугу аорты (3 случая). Также при состоятельности<br />
устьев коронарных артерий, при отсутствии<br />
отрыва или распространения расслоения<br />
выбором способа оперативной техники является<br />
раздельное протезирование АК и ВоА (супракоронарное<br />
протезирование). Наложение дистального<br />
анастомоза проводится в пределах восходящего отдела<br />
аорты.<br />
ÈÍÍÎÂÀÖÈÎÍÍÛÅ ÒÅÕÍÎËÎÃÈÈ Â ÌÅÄÈÖÈÍÅ / ÒÎÌ 1