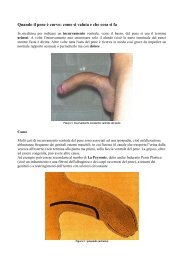
- Page 3:
Linee GuidaComitato SIU Linee Guida
- Page 6 and 7:
• Roberto SalvioniUrologia, Fonda
- Page 8 and 9:
NEOPLASIA DELLA VESCICA INFILTRANTE
- Page 11:
INDICELINEE GUIDA 20091. INFERTILIT
- Page 15:
INDICE1. EPIDEMIOLOGIA E FATTORI DI
- Page 18 and 19:
La definizione d'infertilità da fa
- Page 20 and 21:
gli ormoni prodotti dalle cellule d
- Page 22 and 23:
11. Gandini L, Lombardo F, Lenzi A,
- Page 25 and 26:
2. Approccioclinico-diagnosticoal m
- Page 27 and 28:
L’esame del liquido seminale comp
- Page 29 and 30:
La viscosità può essere sia norma
- Page 31 and 32:
Una motilità normale è definita d
- Page 33 and 34:
Nel caso in cui la percentuale di f
- Page 35 and 36:
Accanto ai fattori appena descritti
- Page 37 and 38:
integrare le indicazioni derivate d
- Page 39 and 40:
I mitocondri sono organelli richies
- Page 41 and 42:
Il Dna dello spermatozoo è organiz
- Page 43 and 44:
24. Sakkas D, Manicardi G, Bianchi
- Page 45 and 46:
Fig. 1Altri tipi di sonde sono quel
- Page 47 and 48:
Bibliografia1. Egozcue S, Blanco J,
- Page 49 and 50:
tropo). In quest'ultimo caso è nec
- Page 51 and 52:
tumore testicolare. Lo studio compl
- Page 53 and 54:
2.5 DIAGNOSTICA IMMUNOLOGICADai dat
- Page 55 and 56:
Bibliografia1. Coulam CB and Stern
- Page 57 and 58:
EFFETTO DELL’INFEZIONE SULLA QUAL
- Page 59 and 60:
tengono a 5 diversi generi: Alpha,
- Page 61 and 62:
Bibliografia1. Dinarello CA. Biolog
- Page 63 and 64:
2.7 DIAGNOSTICA ECOGRAFICANel perco
- Page 65 and 66:
cografia testicolare è particolarm
- Page 67 and 68:
Le dimensioni della prostata varian
- Page 69 and 70:
La misura meno soggetta a variazion
- Page 71 and 72:
2.8 DIAGNOSTICA CITOLOGICA ED AGOAS
- Page 73 and 74:
Fig. 3- spermatidi. Classicamente s
- Page 75 and 76:
Fig. 7- Quadri citologici nelle azo
- Page 77:
Tabella 2: Principali quadri citolo
- Page 80 and 81:
Come conseguenza diretta dell’alt
- Page 82 and 83:
Tutte le anomalie genetiche vengono
- Page 84 and 85:
Traslocazioni che coinvolgono i cro
- Page 86 and 87:
l’eiaculato o testicolari) per su
- Page 88 and 89:
cazione assoluta dal momento che la
- Page 91 and 92:
4. Quadri seminali4.1 AZOOSPERMIAL
- Page 93 and 94:
secretorie l’FSH è aumentato 2-8
- Page 95 and 96:
Fig. 3Pur essendo una rara causa di
- Page 97 and 98:
4.2 OLIGOZOOSPERMIA SEVERACon il te
- Page 99 and 100:
Studi geneticiL’esame del carioti
- Page 101 and 102:
Bibliografia1. Westlander G, Ekerho
- Page 103 and 104:
4.4 ASTENOZOOSPERMIANell’ambito d
- Page 105 and 106:
FLOW-CHART DIAGNOSTICA103
- Page 107 and 108:
5. Principali quadri cliniciassocia
- Page 109 and 110:
eflusso viene considerato patologic
- Page 111 and 112:
Attualmente una precisa indicazione
- Page 113 and 114:
5.2 CRIPTORCHIDISMODefinizione e cl
- Page 115 and 116:
Cenni di embriologiaLa discesa del
- Page 117 and 118:
- FG syndrome- del 22q11.2- del 1p3
- Page 119 and 120:
gressivi danni all’epitelio semin
- Page 121 and 122:
Ostruzioni epididimaliLe ostruzioni
- Page 123 and 124:
o acquisite (cisti) a carico dei va
- Page 125 and 126:
5.4 INFEZIONI DELLE GHIANDOLE SESSU
- Page 127 and 128:
disturbi disurici (6%) 4 . Nelle fo
- Page 129 and 130:
EpididimitiL’infiammazione dell
- Page 131 and 132:
6. L’approccio terapeuticoal masc
- Page 133 and 134:
Bibliografia1. Matsumoto AM. Hormon
- Page 135 and 136:
Terapia androgenicaL’induzione ed
- Page 137 and 138:
Terapia con antiestrogeniIl raziona
- Page 139 and 140:
specificamente il perossido di idro
- Page 141 and 142:
6.3 TERAPIA CHIRURGICALa terapia ch
- Page 143 and 144:
7. Metodichedi crioconservazione7.1
- Page 145 and 146:
Nel congelamento lento, invece, il
- Page 147 and 148:
Le tecniche più utilizzate per il
- Page 149 and 150:
7.6 CONCLUSIONILa crioconservazione
- Page 151 and 152:
32. Desai N, Glavan D, Goldfarb J.
- Page 153 and 154:
8.Parametri seminalie tecniche di p
- Page 155 and 156:
Nei casi di bassa concentrazione sp
- Page 157 and 158:
Infertilità di eziologia sconosciu
- Page 159 and 160:
8.2 FECONDAZIONE IN VITRO CON EMBRI
- Page 161 and 162:
Condizioni non chiaramente legate a
- Page 163 and 164:
8.4 INIEZIONE INTRACITOPLASMATICA D
- Page 165 and 166:
23. Bartoov B, Berkovitz A, Eltes F
- Page 167 and 168:
Capitolo 2I DISTURBI DELL'EIACULAZI
- Page 169 and 170:
IntroduzioneLe disfunzioni eiaculat
- Page 171 and 172:
1. Eiaculazione PrecoceLa mancanza
- Page 173 and 174:
mente il segnale da un neurone all'
- Page 175 and 176:
demand sia con assunzione giornalie
- Page 177 and 178:
Figura 1. Modificata da: CG. McMaho
- Page 179 and 180:
2. AneiaculazioneAlcune patologie p
- Page 181 and 182: 3. Anorgasmia edeiaculazione ritard
- Page 183 and 184: DIAGNOSILa diagnosi è innanzi tutt
- Page 185 and 186: Figura 2. Modificata da: CG. McMaho
- Page 187 and 188: 4. Eiaculazione RetrogradaDEFINIZIO
- Page 189 and 190: Bibliografia1. CG. McMahon. Disorde
- Page 191 and 192: 51. GM Colpi, G. Piediferro. Ritard
- Page 193 and 194: Capitolo 3NEOPLASIA DEL TESTICOLOR.
- Page 195 and 196: IntroduzioneI tumori a cellule germ
- Page 197 and 198: Linee guidapratiche IGG per pazient
- Page 199 and 200: orchiectomia (nel seminoma puro dev
- Page 201 and 202: stazioni linfonodali para-aortiche
- Page 203 and 204: NON-SEMINOMA STADIO ILa prognosi de
- Page 205 and 206: Se la RPLND è eseguita senza la st
- Page 207 and 208: Non-seminoma stadio clinico IIA mar
- Page 209 and 210: Anche il trattamento di prima linea
- Page 211 and 212: te investigata nei GCT 77,78 . Dopo
- Page 213 and 214: filattica nei casi a basso potenzia
- Page 215 and 216: 20. Giwercman A, Cantell L, Marks A
- Page 217 and 218: 59. Weissbach L, Hartlapp JH: Adjuv
- Page 219 and 220: Capitolo 4NEOPLASIA DELLA VESCICAIN
- Page 221 and 222: IntroduzioneAl momento della diagno
- Page 223 and 224: Diagnosi e stadiazioneL'imaging gio
- Page 225 and 226: • In previsione di un trattamento
- Page 227 and 228: Opzioni terapeuticheLa cistectomia
- Page 229 and 230: ne nei tessuti e nell'urina anche d
- Page 231: ciata a terapia endovescicale, gene
- Page 235 and 236: ti variabili, come l'età del pazie
- Page 237 and 238: BibliografiaAbol-Enein H, Ghoneim M
- Page 239 and 240: Hardt J, Filipas D, Hohenfellner R,
- Page 241 and 242: Rosenberg JE, Carroll PR, Small EJ.
- Page 243 and 244: Tumore vescicale metastaticoe Chemi
- Page 245 and 246: CATEGORIE PECULIARI DI PAZIENTIPazi
- Page 247 and 248: BibliografiaBamias A, Efstathiou E,
- Page 249 and 250: 247
- Page 251 and 252: Capitolo 5CALCOLOSI DELL’URETEREC
- Page 253 and 254: Fattori da considerarenella scelta
- Page 255 and 256: Opzioni terapeuticheper il paziente
- Page 257 and 258: • Rivalutazione clinica ematochim
- Page 259 and 260: C3. URETEROLITOTOMIA A CIELO APERTO
- Page 261 and 262: BibliografiaQueste linee guida sono
- Page 263 and 264: Capitolo 6CALCOLOSI RENALEF. Zatton
- Page 265 and 266: 1. Criteri di utilizzoLe presenti l
- Page 267 and 268: 2. IntroduzioneL’urolitiasi occup
- Page 269 and 270: 3. Classificazionee fattori di risc
- Page 271 and 272: 4. Diagnostica strumentalee di labo
- Page 273 and 274: Bibliografia1. Smith RC, Rosenfield
- Page 275 and 276: 5. Ricerca di fattori rischioper ur
- Page 277 and 278: sovrasaturazione con ossalato di ca
- Page 279 and 280: Bibliografia1. Tiselius HG, Alken P
- Page 281 and 282: 6. Massa litiasicaLa “massa litia
- Page 283 and 284:
7.Trattamentodella colica renaleLe
- Page 285 and 286:
8. Indicazioni perla rimozione diun
- Page 287 and 288:
9. Procedure perla rimozione deical
- Page 289 and 290:
I fattori che influenzano l’esito
- Page 291 and 292:
of stones from the urinary tract. J
- Page 293 and 294:
9.2 LITOTRISSIA PERCUTANEA (PNL)La
- Page 295 and 296:
Bibliografia1. Kim SC, Kuo RL, Ling
- Page 297 and 298:
Per il trattamento di calcoli renal
- Page 299 and 300:
20. Grasso M, Chalik Y. Principles
- Page 301 and 302:
9.4 CHIRURGIA “A CIELO APERTO”I
- Page 303 and 304:
9.5 LAPAROSCOPIACon l’acquisizion
- Page 305 and 306:
9.6 CHEMIOLISI PERCUTANEALa chemiol
- Page 307 and 308:
9.7 GESTIONE DI PROBLEMI “PARTICO
- Page 309 and 310:
10. Inquadramentometabolico dellane
- Page 311 and 312:
A. Acidosi tubulare distale complet
- Page 313 and 314:
CALCOLOSI CALCICA (continua Tabella
- Page 315 and 316:
TRATTAMENTO PREVENTIVO NELLA CALCOL
- Page 317 and 318:
CALCOLOSI CALCICA (continua tabella
- Page 319 and 320:
11. Sinossi delle principaliraccoma
- Page 321 and 322:
Nel caso in cui pazienti con calcol
- Page 323 and 324:
11.5 DIAGNOSI DELL’UROLITIASI IN
- Page 325 and 326:
Tabella 28. Raccomandazioni per il
- Page 327 and 328:
11.11 GESTIONE DEI PAZIENTI CON CAL
- Page 329 and 330:
AbbreviazioniCKD:CY:ESWL:GR:INF:KDO
- Page 331 and 332:
Capitolo 7STENOSI DELL’URETRA:DIA
- Page 333 and 334:
AnatomiaL’uretra maschile non è
- Page 335 and 336:
Il suo scopo è fornire informazion
- Page 337 and 338:
dono al collassamento sono cadute i
- Page 339 and 340:
TESSUTI DI SOSTITUZIONE URETRALELa
- Page 341 and 342:
Bibliografia1 Jordan GH.Gestione de
- Page 343 and 344:
341
- Page 345 and 346:
Capitolo 8CARCINOMA DEL PENEG. Pizz
- Page 347 and 348:
INDICE1. FONTI UTILIZZATE pag 3472.
- Page 349 and 350:
1. Fonti utilizzateLa struttura por
- Page 351 and 352:
2. Epidemiologia ed EziologiaIl car
- Page 353 and 354:
3. Classificazione e Patologia3.1 C
- Page 355 and 356:
4. Diagnosi e StadiazioneUna stadia
- Page 357 and 358:
Tuttavia, tutti questi metodi non r
- Page 359 and 360:
5. Trattamento5.1 TUMORE PRIMITIVO5
- Page 361 and 362:
60 Gy 46 . La brachiterapia (BRT) h
- Page 363 and 364:
5.2.4 Trattamento dei pazienti con
- Page 365 and 366:
6. Follow-upLo scopo del follow-up
- Page 367 and 368:
7. Qualità della vita7.1 SESSUALIT
- Page 369 and 370:
ConclusioniAllo stato attuale, circ
- Page 371 and 372:
TabelleTabella 1. Livelli di eviden
- Page 373 and 374:
Tabella 4. Classificazione TNM del
- Page 375 and 376:
Tabella 8. Classificazione anatomo-
- Page 377 and 378:
Bibliografia1 Pizzocaro G, Algaba F
- Page 379 and 380:
51 Culkin DJ, Beer TM. Advanced pen
- Page 381 and 382:
APPENDICECARCINOMA DELLA PROSTATAag
- Page 383 and 384:
Screening nel tumoredella prostataL
- Page 385 and 386:
Bibliografia1. Oliver SE, May MT, G
- Page 387 and 388:
Prevenzione deltumore prostaticoLe
- Page 389 and 390:
INDICE LINEE GUIDA • EDIZIONE SET