Periodoncia.Eley.6a.Ed
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
132 <strong>Periodoncia</strong><br />
pocas células plasmáticas y macrófagos. Los signos clínicos en esta etapa son<br />
escasos y las encías suelen tener un aspecto clínicamente sano. Esto se debe a que<br />
la lesión, que ha adquirido una naturaleza más «crónica», ocupa un área muy<br />
pequeña de las encías. Además, los signos de la inflamación aguda disminuyen a<br />
medida que la lesión se va cronificando. Esta etapa probablemente es calificada<br />
como una situación de salud gingival en la clínica dental.<br />
Gingivitis Establecida<br />
Si no se restablece una higiene oral satisfactoria, comienza a manifestarse una<br />
gingivitis clínicamente visible en un intervalo de 7 a 14 días. Aparecen signos<br />
clínicos de inflamación y las papilas interdentales se vuelven edematosas y<br />
sangran al sondaje (figs. 8.4 y 8.5). El número de linfocitos aumenta y<br />
comienzan a predominar los linfocitos B. Muchas de estas células maduran y<br />
se transforman en células plasmáticas que fabrican anticuerpos específicos<br />
contra numerosos antígenos de la placa. Aparecen algunos macrófagos, pero<br />
se produce una estimulación secundaria de inflamación aguda producida por<br />
la activación del complemento. Esto da lugar a la salida de PMN desde los<br />
vasos sanguíneos y muchos de éstos migran a través del epitelio de unión<br />
hacia el surco gingival. Aumenta el flujo de líquido crevicular gingival (LCG),<br />
un exudado inflamatorio. Hay inmunoglobulinas, principalmente IgG, en el<br />
tejido conjuntivo gingival y en el LCG. También hay mastocitos en el tejido<br />
conjuntivo gingival y en el epitelio de unión. Estos cambios provocan una<br />
inflamación gingival clínica y las encías se muestran rojizas, edematosas y<br />
sangran con facilidad (fig. 8.5). El tamaño de la lesión aumenta y ocupa un<br />
volumen mayor en el interior del tejido conjuntivo gingival.<br />
Al aumentar la destrucción de colágeno y la hinchazón, el margen gingival<br />
puede separarse fácilmente de la superficie del diente dando origen a una<br />
bolsa «gingival» o «seudobolsa» (fig. 8.2B). Esta bolsa gingival puede ser<br />
bastante profunda si el edema inflamatorio y la hinchazón gingival son considerables.<br />
Se produce entonces una degeneración de células del epitelio de<br />
unión y cierta proliferación de sus capas basales hacia el interior del tejido<br />
conjuntivo subyacente, pero en esta etapa no hay una migración significativa<br />
de células epiteliales hacia la superficie de la raíz.<br />
Puede producirse cierta resorción de la cresta alveolar a medida que la<br />
inflamación va diseminándose a lo largo de las fibras transeptales. Esta<br />
resorción es reversible al resolverse la inflamación.<br />
Una característica interesante de la enfermedad es la ausencia de bacterias<br />
en el epitelio y en el tejido conjuntivo.<br />
A medida que va destruyéndose tejido fibroso en la zona de la inflamación<br />
activa se produce cierta proliferación de tejido fibroso y formación de nuevos<br />
vasos sanguíneos en regiones más alejadas del foco de la inflamación.<br />
Esta actividad productiva o reparadora es una característica sumamente<br />
importante de la lesión crónica, y en las zonas en las que la irritación y la<br />
inflamación son de larga duración, el tejido fibroso puede llegar a convertirse<br />
en el componente predominante en estos tejidos.<br />
De este modo, la destrucción y la reparación continúan conjuntamente y la<br />
proporción de cada una de ellas afecta al color y la forma de las encías. Si predomina<br />
la inflamación, los tejidos son rojizos, blandos y sangran con facilidad;<br />
si, por el contrario, predomina la producción de tejido fibroso, las encías pueden<br />
tener una consistencia firme y un color rosado, aunque con aspecto de hinchazón<br />
y con un sangrado escaso o nulo. En el capítulo 6 se describen los factores sistémicos<br />
o generales que determinan la respuesta hística a la irritación de la placa.<br />
El tratamiento eficaz de la gingivitis eliminará la causa de la irritación y<br />
la situación se resolverá, volviendo a una lesión pequeña que se asemejará a<br />
la lesión «inicial», con un número escaso de linfocitos ocupando una zona<br />
pequeña del tejido conjuntivo gingival situado por debajo del epitelio de<br />
unión. El aspecto clínico de las encías será sano.<br />
Las lesiones descritas hasta ahora se denominan «contenidas», ya que su<br />
afectación se limita a las encías, y en gran medida son reversibles si se elimina<br />
la placa. Pueden permanecer contenidas durante muchos años; por otro<br />
lado, una lesión de gingivitis establecida puede diseminarse hacia tejidos<br />
más profundos y convertirse en una periodontitis crónica destructiva. Esta<br />
progresión no es inevitable y en algunos estudios longitudinales se señala<br />
que la incidencia de conversión hacia la periodontitis es muy baja (Albander<br />
et al., 1986; Listgarten, 1988). Hay un debate considerable acerca de si esta<br />
progresión está determinada por la naturaleza de la placa bacteriana, por factores<br />
del huésped o por ambos. Las células plasmáticas parecen relacionarse<br />
con lesiones más agresivas y es posible que la proliferación de células plasmáticas<br />
pueda estar provocada por ciertos constituyentes de la placa.<br />
Periodontitis Crónica<br />
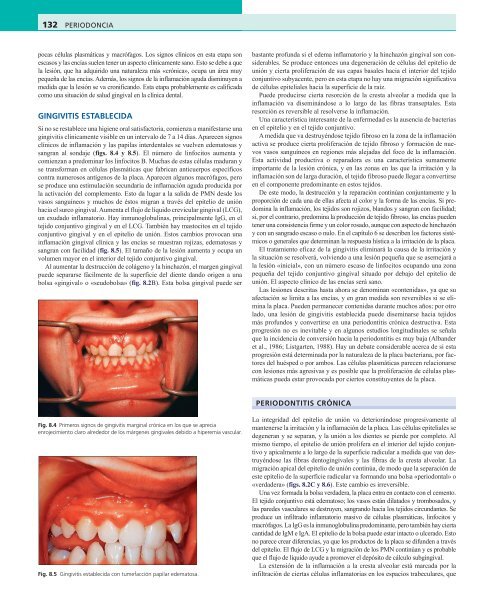
Fig. 8.4 Primeros signos de gingivitis marginal crónica en los que se aprecia<br />
enrojecimiento claro alrededor de los márgenes gingivales debido a hiperemia vascular.<br />
Fig. 8.5 Gingivitis establecida con tumefacción papilar edematosa.<br />
La integridad del epitelio de unión va deteriorándose progresivamente al<br />
mantenerse la irritación y la inflamación de la placa. Las células epiteliales se<br />
degeneran y se separan, y la unión a los dientes se pierde por completo. Al<br />
mismo tiempo, el epitelio de unión prolifera en el interior del tejido conjuntivo<br />
y apicalmente a lo largo de la superficie radicular a medida que van destruyéndose<br />
las fibras dentogingivales y las fibras de la cresta alveolar. La<br />
migración apical del epitelio de unión continúa, de modo que la separación de<br />
este epitelio de la superficie radicular va formando una bolsa «periodontal» o<br />
«verdadera» (figs. 8.2C y 8.6). Este cambio es irreversible.<br />
Una vez formada la bolsa verdadera, la placa entra en contacto con el cemento.<br />
El tejido conjuntivo está edematoso; los vasos están dilatados y trombosados, y<br />
las paredes vasculares se destruyen, sangrando hacia los tejidos circundantes. Se<br />
produce un infiltrado inflamatorio masivo de células plasmáticas, linfocitos y<br />
macrófagos. La IgG es la inmunoglobulina predominante, pero también hay cierta<br />
cantidad de IgM e IgA. El epitelio de la bolsa puede estar intacto o ulcerado. Esto<br />
no parece crear diferencias, ya que los productos de la placa se difunden a través<br />
del epitelio. El flujo de LCG y la migración de los PMN continúan y es probable<br />
que el flujo de líquido ayude a promover el depósito de cálculo subgingival.<br />
La extensión de la inflamación a la cresta alveolar está marcada por la<br />
infiltración de ciertas células inflamatorias en los espacios trabeculares, que