Implantes dentales y periimplantología 399 © ELSEVIER. Fotocopiar sin autorización es un delito. probabilidad de 1,95 y 2,57, respectivamente. No hubo correlación con el tiempo u otras variables previstas. Estos resultados confirman la opinión de que el consumo de tabaco se relaciona con una mayor PHM e indican que los implantes que soportan prótesis extraíbles tienden a mostrar mayor pérdida ósea, como han confirmado otros autores (Berglundh et al., 2002). Una revisión sistemática realizada por Berglundh et al. (2002) recoge la incidencia de las complicaciones biológicas y técnicas en implantología durante 5 años. De las 1.310 publicaciones recogidas, sólo 51 cumplieron los criterios de inclusión y para realizar el metaanálisis. Se encontró una tasa de fallo del 2,5% antes de la carga funcional. La pérdida del implante en función tuvo lugar en el 2-3% de los implantes que soportaban prótesis fijas y en más del 5% de los implantes con sobredentaduras. El 1-2% de los pacientes con implantes refirie - ron alteraciones sensitivas durante más de 1 año. La fractura del implante fue infrecuente y se registró en menos del 1% de los casos. Faltaba información sobre la pérdida de soporte óseo y periimplantitis en los estudios incluidos. Un nuevo diseño de implante en dos fases (Maestro System ® , Biohorizons Implant Systems, Inc.) se ha estudiado en un ensayo clínico multicéntrico, monitorizado de forma independiente, durante 5 años (Kline et al., 2002). Los implantes se diseñaron para limitar las fuerzas verticales sobre el hueso en la colocación y la carga funcional mediante el uso de roscas cuadradas en lugar de en forma de V. Cuatro tipos de estos implantes, con un extremo progresivamente más fino y variación en la rugosidad de la superficie, se chorrearon con plasma o se recubrieron con hidroxiapatita. En el estudio se incluyeron 151 casos con 495 implantes. Se realizaron radiografías en la fase 1 y en la fase 2, en el momento de la carga protésica, 6 meses después de la carga y luego cada año. Las radiografías se digitalizaron y se analizaron mediante un sistema computarizado los cambios en el hueso. Este sistema registró una tasa de buenos resultados del 99,5% y demostró una pérdida ósea promedio de 0,06 mm al cabo de 1 año y un aumento óseo promedio de 0,04 mm al cabo de 2 años de la carga. No hubo diferencias estadísticas en los resultados entre centros o entre el tipo de implante, D1-4, densidad del hueso en el lugar de colocación, zona de la boca donde se colocaron o tipo de prótesis. Estos resultados se compararon favorablemente con los de otros sistemas y fueron mejores que los criterios de buenos resultados de Albrektsson et al. (1986) de 1 mm de pérdida ósea durante el primer año de carga funcional y de 0,2 mm de pérdida adicional anualmente. Un estudio retrospectivo valoró la influencia de factores sistémicos, factores locales del hueso e intraorales sobre la aparición de fallos tempranos del implante, antes de la conexión de los aditamentos (Alsaadi et al., 2007). Se evaluaron los registros quirúrgicos de 2.004 pacientes consecutivos de una población total de pacientes que se habían tratado en el período 1982-2003 (con un total de 6.946 implantes con el sistema Brånemark ® ) en el departamento de periodoncia de la Catholic University (Leuven). Se evaluó cuidadosamente la historia clínica de cada paciente. La recogida y el análisis de datos se centraron en factores endógenos como la hipertensión, los problemas de coagulación, la osteoporosis, el hipotiroidismo y el hipertiroidismo, la quimioterapia, la diabetes de tipo I o II, la enfermedad de Crohn, algunos factores locales (p. ej., calidad y cantidad del hueso, longitud del implante, diámetro, localización, tipo de edentulismo, valor del Periotest ® en el momento de inserción del implante), radioterapia, hábitos de consumo de tabaco e incumplimiento de la esterilidad durante la cirugía. Se registró una tasa total de fallo del 3,6%. La osteoporosis, la enfermedad de Crohn, los hábitos de consumo de tabaco, la longitud del implante, el diámetro, la localización y la proximidad a la dentición natural se asociaron de forma significativa con fallo temprano del implante (p < 0,05). Se concluyó que las indicaciones para el uso de implantes dentales debería reconsiderarse en ocasiones cuando se dispone de tratamientos protésicos alternativos en presencia de posibles factores locales o sistémicos que pueden interferir. Bibliografía Abrahamsson I, Berglundh T, Linder E, et al: Early bone formation adjacent to rough and turned endosseous implant surfaces. An experimental study in the dog, Clin Oral Implants Res 15:381–392, 2004. Abrahamsson I, Zitzmann NU, Berglundh T, et al: The mucosal attachment to titanium implants with different surface characteristics: an experimental study in dogs, J Clin Periodontol 29:448–455, 2002. Albrektsson T, Zarb G, Worthington P, Eriksson AR: The long-term efficacy of currently used dental implants: A review and proposed criteria of success, Int J Oral Maxillofac Implants 1:11–25, 1986. Alsaadi G, Quirynen M, Komárek A, et al: Impact of local and systemic factors on the incidence of oral implant failures, up to abutment connection, J Clin Periodontol 34:610–617, 2007. Avila G, Galindo P, Rios H, et al: Immediate implant loading: current status from available literature, Implant Dent 16:235–245, 2007. Belser U, Bernard J-P, Buser D: Implant placement in the aesthetic zone. In Lindhe J, editor: Clinical Periodontology and Implant Dentistry, ed 4, Ch. 40, 2003, Blackwell, Munksgaard, pp 915–944. Berglundh T, Abrahamsson I, Lang NP, et al: De novo alveolar bone formation adjacent to endosseous implants, Clin Oral Implants Res 14:251–262, 2003. Berglundh T, Abrahamsson I, Welander M, et al: Morphogenesis of the peri-implant mucosa: an experimental study in dogs, Clin Oral Implants Res 18:1–8, 2007. Berglundh T, Persson L, Klinge B: A systematic review of the incidence of biological and technical complications in implant dentistry reported in prospective longitudinal studies of at least 5 years, J Clin Periodontol 29:S197–S212, 2002. Boronat A, Peñarrocha M, Carrillo C, et al: Marginal bone loss in dental implants subjected to early loading (6 to 8 weeks post-placement) with a retrospective shortterm follow-up, J Oral Maxillofac Surg 66:246–250, 2008. Brånemark T-I, Breine U, Adell R, et al: Intraosseous anchorage of dental prostheses. Experimental studies, Scand J Plast Reconstr Surg 3:81–100, 1969. Brånemark TI, Breine U, Adell R, et al: Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10 year period, Scand J Plast Reconstr Surg 11: S1–S132, 1977. Brånemark PI, Zarb GA, Albrektsson T: Tissue-integrated prostheses: Osseointegration in Clinical Dentistry, Chicago, 1985, Quintessence. das Neves FD, Fones D, Bernardes SR, et al: Short implants–an analysis of longitudinal studies, Int J Oral Maxillofac Implants 21:86–93, 2006. Eley BM, Cox SW, Watson RM: Protease activities in peri-implant sulcus fluid from patients with permucosal osseointegrated dental implants. Correlation with clinical parameters, Clin Oral Implant Res 2:62–70, 1991. Hämmerle CHF, Jung RE, Feloutzis A: A systematic review of the survival of implants in bone augmented by barrier membranes (guided bone regeneration) in partially edentulous patients, J Clin Periodontol 29:S226–S231, 2002. Hollender L, Rockler B: Radiographic evaluation of osseointegrated implants of the jaws, Dentomaxillofac Radiol 9:91–95, 1980. Kivela-Rajamaki M, Maisi P, Srinivas R, et al: Levels and molecular forms of MMP-7 (matrilysin-1) and MMP-8 (collagenase-2) in diseased human peri-implant sulcus fluid, J Periodontal Res 38:580–583, 2003. Kline R, Hoar JE, Beck GH, et al: A prospective multicenter clinical investigation of a bone quality-based dental implant system, Implant Dent 11:224–234, 2002. Klinge B, Gustafsson A, Berglundh T: A systematic review of the effect of anti-infective therapy in the treatment of peri-implantitis, J Clin Periodontol 29:S213–S225, 2002. Mesa F, Muñoz R, Noguerol B, et al: Multivariate study of factors influencing primary dental implant stability, Clin Oral Implants Res 19:196–200, 2008. Mombelli A, Mericske-Sterne R: Microbiological features of stable osseointegrated implants used as abutments for overdentures, Clin Oral Implant Res 1:1–7, 1990. Nickenig H-J, Eitner S: Reliability of implant placement after virtual planning of implant position using cone beam CT data and surgical (guide) templates, J Cranio-Maxillofac Surg 35:207–211, 2007. Nowzari H, Botero JE, DeGiacomo M, et al: Microbiology and cytokine levels around healthy dental implants and teeth, Clin Implant Dent Relat Res 10:166–173, 2008. Preti G, Martinasso G, Peirone B, et al: Cytokines and growth factors involved in the osseointegration of oral titanium implants positioned using piezoelectric bone surgery versus a drill technique: A pilot study in minipigs, J Periodontol 78:716–722, 2007. Renvert S, Roos-Jansaker AM, Lindahl C, et al: Infection at titanium implants with or without a clinical diagnosis of inflammation, Clin Oral Implants Res 18:509–516, 2007. Roos-Jansaker AM: Long time follow up of implant therapy and treatment of periimplantitis, Swed Dent J Suppl 188:7–66, 2007. Roos-Jansaker AM, Renvert S, Egelberg J: Treatment of peri-implant infections: a literature review, J Clin Periodontol 30:467–485, 2003. Salvi GE, Persson GR, Heitz-Mayfield LJ, et al: Adjunctive local antibiotic therapy in the treatment of peri-implantitis II: clinical and radiographic outcomes, Clin Oral Implants Res 18:281–285, 2007. Sánchez-Pérez A, Moya-Villaescusa MJ, Caffesse RG: Tobacco as a risk factor for survival of dental implants, J Periodontol 78:351–359, 2007. Schroeder A, Pohler O, Sutter F: Gewebsreaktion auf ein Titan-Hohlzylinderimplantat mit Titan-Spritzchichtoberfläche, Schweiz Monatsschr Zahnheilkd 86:713–727, 1976. Strietzel FP, Reichart PA, Kale A, et al: Smoking interferes with the prognosis of dental implant treatment: a systematic review and meta-analysis, J Clin Periodontol 34:523–544, 2007. Susarla SM, Chuang SK, Dodson TB: Delayed versus immediate loading of implants: survival analysis and risk factors for dental implant failure, J Oral and Maxillofac Surg 66:251–255, 2008. Takasaki AA, Aoki A, Mizutani K, et al: Er:YAG laser therapy for peri-implant infection: a histological study, Lasers Med Sci 22:143–157, 2007. Tandlich M, Ekstein J, Reisman P, et al: Removable prostheses may enhance marginal bone loss around dental implants: a long-term retrospective analysis, J Periodontol 78:2253–2259, 2007. Vercellotti T: The bone piezoelectric surgery, Dentista Moderno 5:21–55, 2003.
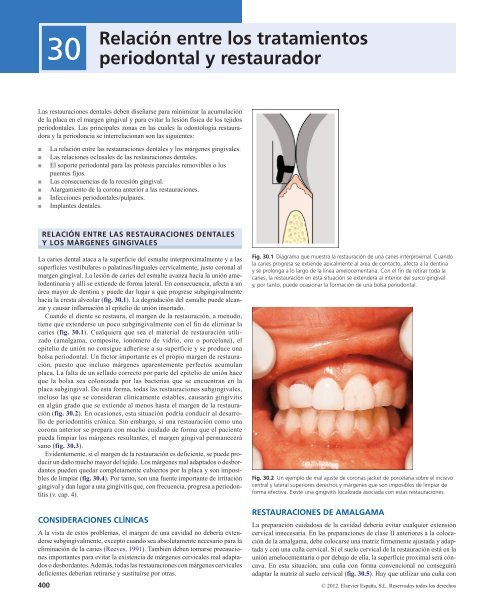
30 Relación entre los tratamientos periodontal y restaurador Las restauraciones dentales deben diseñarse para minimizar la acumulación de la placa en el margen gingival y para evitar la lesión física de los tejidos periodontales. Las principales zonas en las cuales la odontología restauradora y la periodoncia se interrelacionan son las siguientes: La relación entre las restauraciones dentales y los márgenes gingivales. Las relaciones oclusales de las restauraciones dentales. El soporte periodontal para las prótesis parciales removibles o los puentes fijos. Las consecuencias de la recesión gingival. Alargamiento de la corona anterior a las restauraciones. Infecciones periodontales/pulpares. Implantes dentales. Relación Entre Las Restauraciones Dentales Y Los Márgenes Gingivales La caries dental ataca a la superficie del esmalte interproximalmente y a las superficies vestibulares o palatinas/linguales cervicalmente, justo coronal al margen gingival. La lesión de caries del esmalte avanza hacia la unión amelodentinaria y allí se extiende de forma lateral. En consecuencia, afecta a un área mayor de dentina y puede dar lugar a que progrese subgingivalmente hacia la cresta alveolar (fig. 30.1). La degradación del esmalte puede alcanzar y causar inflamación al epitelio de unión insertado. Cuando el diente se restaura, el margen de la restauración, a menudo, tiene que extenderse un poco subgingivalmente con el fin de eliminar la caries (fig. 30.1). Cualquiera que sea el material de restauración utilizado (amalgama, composite, ionómero de vidrio, oro o porcelana), el epitelio de unión no consigue adherirse a su superficie y se produce una bolsa periodontal. Un factor importante es el propio margen de restauración, puesto que incluso márgenes aparentemente perfectos acumulan placa. La falta de un sellado correcto por parte del epitelio de unión hace que la bolsa sea colonizada por las bacterias que se encuentran en la placa subgingival. De esta forma, todas las restauraciones subgingivales, incluso las que se consideran clínicamente estables, causarán gingivitis en algún grado que se extiende al menos hasta el margen de la restauración (fig. 30.2). En ocasiones, esta situación podría conducir al desarrollo de periodontitis crónica. Sin embargo, si una restauración como una corona anterior se prepara con mucho cuidado de forma que el paciente pueda limpiar los márgenes resultantes, el margen gingival permanecerá sano (fig. 30.3). Evidentemente, si el margen de la restauración es deficiente, se puede producir un daño mucho mayor del tejido. Los márgenes mal adaptados o desbordantes pueden quedar completamente cubiertos por la placa y son imposi bles de limpiar (fig. 30.4). Por tanto, son una fuente importante de irritación gingival y dan lugar a una gingivitis que, con frecuencia, progresa a periodontitis (v. cap. 4). Consideraciones Clínicas A la vista de estos problemas, el margen de una cavidad no debería extenderse subgingivalmente, excepto cuando sea absolutamente necesario para la eliminación de la caries (Reeves, 1991). También deben tomarse precauciones importantes para evitar la existencia de márgenes cervicales mal adaptados o desbordantes. Además, todas las restauraciones con márgenes cervicales deficientes deberían retirarse y sustituirse por otras. Fig. 30.1 Diagrama que muestra la restauración de una caries interproximal. Cuando la caries progresa se extiende apicalmente al área de contacto, afecta a la dentina y se prolonga a lo largo de la línea amelocementaria. Con el fin de retirar toda la caries, la restauración en esta situación se extenderá al interior del surco gingival y, por tanto, puede ocasionar la formación de una bolsa periodontal. Fig. 30.2 Un ejemplo de mal ajuste de coronas jacket de porcelana sobre el incisivo central y lateral superiores derechos y márgenes que son imposibles de limpiar de forma efectiva. Existe una gingivitis localizada asociada con estas restauraciones. Restauraciones De Amalgama La preparación cuidadosa de la cavidad debería evitar cualquier extensión cervical innecesaria. En las preparaciones de clase II anteriores a la colocación de la amalgama, debe colocarse una matriz firmemente ajustada y adaptada y con una cuña cervical. Si el suelo cervical de la restauración está en la unión amelocementaria o por debajo de ella, la superficie proximal será cóncava. En esta situación, una cuña con forma convencional no conseguirá adaptar la matriz al suelo cervical (fig. 30.5). Hay que utilizar una cuña con 400 © 2012. Elsevier España, S.L. Reservados todos los derechos
- Page 2 and 3:
Periodoncia Sexta edición
- Page 4 and 5:
Sexta edición Periodoncia B.M. Ele
- Page 6 and 7:
Índice de capítulos Prefacio a la
- Page 8 and 9:
Prefacio a la sexta edición El con
- Page 10 and 11:
Tejidos periodontales 1 El sistema
- Page 12 and 13:
Tejidos periodontales 3 © ELSEV
- Page 14 and 15:
Tejidos periodontales 5 © ELSEV
- Page 16 and 17:
Tejidos periodontales 7 © ELSEV
- Page 18 and 19:
Tejidos periodontales 9 © ELSEV
- Page 20 and 21:
Tejidos periodontales 11 entorno
- Page 22 and 23:
Tejidos periodontales 13 © ELSE
- Page 24 and 25:
Tejidos periodontales 15 Segundo
- Page 26 and 27:
Tejidos periodontales 17 © ELSE
- Page 28 and 29:
Entorno bucal sano y enfermo 2 La m
- Page 30 and 31:
Entorno bucal sano y enfermo 21
- Page 32 and 33:
Entorno bucal sano y enfermo 23
- Page 34 and 35:
Entorno bucal sano y enfermo 25
- Page 36 and 37:
Interacción huésped-parásito 3 L
- Page 38 and 39:
Interacción huésped-parásito
- Page 40 and 41:
Interacción huésped-parásito
- Page 42 and 43:
Interacción huésped-parásito
- Page 44 and 45:
Interacción huésped-parásito
- Page 46 and 47:
Etiología de la enfermedad periodo
- Page 48 and 49:
Etiología de la enfermedad periodo
- Page 50 and 51:
Etiología de la enfermedad periodo
- Page 52 and 53:
Etiología de la enfermedad periodo
- Page 54 and 55:
Etiología de la enfermedad periodo
- Page 56 and 57:
Etiología de la enfermedad periodo
- Page 58 and 59:
Etiología de la enfermedad periodo
- Page 60 and 61:
Etiología de la enfermedad periodo
- Page 62 and 63:
Etiología de la enfermedad periodo
- Page 64 and 65:
Etiología de la enfermedad periodo
- Page 66 and 67:
Mecanismos de producción de la enf
- Page 68 and 69:
Mecanismos de producción de la
- Page 70 and 71:
Mecanismos de producción de la
- Page 72 and 73:
Mecanismos de producción de la
- Page 74 and 75:
Mecanismos de producción de la
- Page 76 and 77:
Mecanismos de producción de la
- Page 78 and 79:
Mecanismos de producción de la
- Page 80 and 81:
Mecanismos de producción de la
- Page 82 and 83:
Mecanismos de producción de la
- Page 84 and 85:
Mecanismos de producción de la
- Page 86 and 87:
Mecanismos de producción de la
- Page 88 and 89:
Mecanismos de producción de la
- Page 90 and 91:
Mecanismos de producción de la
- Page 92 and 93:
Mecanismos de producción de la
- Page 94 and 95:
Mecanismos de producción de la
- Page 96 and 97:
Mecanismos de producción de la
- Page 98 and 99:
Mecanismos de producción de la
- Page 100 and 101:
Mecanismos de producción de la
- Page 102 and 103:
Mecanismos de producción de la
- Page 104 and 105:
Mecanismos de producción de la
- Page 106 and 107:
Mecanismos de producción de la
- Page 108 and 109:
Mecanismos de producción de la
- Page 110 and 111:
Mecanismos de producción de la
- Page 112 and 113:
Mecanismos de producción de la
- Page 114 and 115:
Mecanismos de producción de la
- Page 116 and 117:
Efecto de los factores sistémicos
- Page 118 and 119:
Efecto de los factores sistémic
- Page 120 and 121:
Efecto de los factores sistémic
- Page 122 and 123:
Efecto de los factores sistémic
- Page 124 and 125:
Efecto de los factores sistémic
- Page 126 and 127:
Efecto de los factores sistémic
- Page 128 and 129:
Efecto de los factores sistémic
- Page 130 and 131:
Efecto de los factores sistémic
- Page 132 and 133:
Efecto de los factores sistémic
- Page 134 and 135:
Efecto de los factores sistémic
- Page 136 and 137:
Síndrome de la inmunodeficiencia a
- Page 138 and 139:
Síndrome de la inmunodeficiencia a
- Page 140 and 141:
Historia natural de la enfermedad p
- Page 142 and 143:
Historia natural de la enfermeda
- Page 144 and 145:
Historia natural de la enfermeda
- Page 146 and 147:
Historia natural de la enfermeda
- Page 148 and 149:
Clasificación de las enfermedades
- Page 150 and 151:
Clasificación de las enfermedad
- Page 152 and 153:
Epidemiología de la enfermedad per
- Page 154 and 155:
Epidemiología de la enfermedad per
- Page 156 and 157:
Epidemiología de la enfermedad per
- Page 158 and 159:
Epidemiología de la enfermedad per
- Page 160 and 161:
Epidemiología de la enfermedad per
- Page 162 and 163:
Prevención de la enfermedad period
- Page 164 and 165:
Prevención de la enfermedad period
- Page 166 and 167:
Prevención de la enfermedad period
- Page 168 and 169:
Prevención de la enfermedad period
- Page 170 and 171:
Prevención de la enfermedad period
- Page 172 and 173:
Manifestaciones clínicas de la enf
- Page 174 and 175:
Manifestaciones clínicas de la
- Page 176 and 177:
Diagnóstico, pronóstico y plan de
- Page 178 and 179:
Diagnóstico, pronóstico y plan
- Page 180 and 181:
Diagnóstico, pronóstico y plan
- Page 182 and 183:
Diagnóstico, pronóstico y plan
- Page 184 and 185:
Diagnóstico, pronóstico y plan
- Page 186 and 187:
Diagnóstico, pronóstico y plan
- Page 188 and 189:
Pruebas diagnósticas de actividad
- Page 190 and 191:
Pruebas diagnósticas de actividad
- Page 192 and 193:
Pruebas diagnósticas de actividad
- Page 194 and 195:
Pruebas diagnósticas de actividad
- Page 196 and 197:
Pruebas diagnósticas de actividad
- Page 198 and 199:
Pruebas diagnósticas de actividad
- Page 200 and 201:
Pruebas diagnósticas de actividad
- Page 202 and 203:
Pruebas diagnósticas de actividad
- Page 204 and 205:
Pruebas diagnósticas de actividad
- Page 206 and 207:
Pruebas diagnósticas de actividad
- Page 208 and 209:
Pruebas diagnósticas de actividad
- Page 210 and 211:
Pruebas diagnósticas de actividad
- Page 212 and 213:
Pruebas diagnósticas de actividad
- Page 214 and 215:
Pruebas diagnósticas de actividad
- Page 216 and 217:
Tratamiento básico de la gingiv
- Page 218 and 219:
Tratamiento básico de la gingiv
- Page 220 and 221:
Tratamiento básico de la gingiv
- Page 222 and 223:
Tratamiento básico de la gingiv
- Page 224 and 225:
Tratamiento básico de la gingiv
- Page 226 and 227:
Tratamiento básico de la gingiv
- Page 228 and 229:
Tratamiento básico de la gingiv
- Page 230 and 231:
Tratamiento básico de la gingiv
- Page 232 and 233:
Tratamiento básico de la gingiv
- Page 234 and 235:
Tratamiento básico de la gingiv
- Page 236 and 237:
Tratamiento básico de la gingiv
- Page 238 and 239:
Uso de antisépticos, enzimas y
- Page 240 and 241:
Uso de antisépticos, enzimas y
- Page 242 and 243:
Uso de antisépticos, enzimas y
- Page 244 and 245:
Uso de antisépticos, enzimas y
- Page 246 and 247:
Uso de antisépticos, enzimas y
- Page 248 and 249:
Uso de antisépticos, enzimas y
- Page 250 and 251:
Uso de antisépticos, enzimas y
- Page 252 and 253:
Posible uso de antibióticos com
- Page 254 and 255:
Posible uso de antibióticos com
- Page 256 and 257:
Posible uso de antibióticos com
- Page 258 and 259:
Posible uso de antibióticos com
- Page 260 and 261:
Posible uso de antibióticos com
- Page 262 and 263:
Posible uso de antibióticos com
- Page 264 and 265:
Posible uso de antibióticos com
- Page 266 and 267:
Posible uso de antibióticos com
- Page 268 and 269:
Posible uso de antibióticos com
- Page 270 and 271:
Posible uso de antibióticos com
- Page 272 and 273:
Posible uso de antibióticos com
- Page 274 and 275:
Posible uso de antibióticos com
- Page 276 and 277:
Posible uso de antibióticos com
- Page 278 and 279:
Posible uso de antibióticos com
- Page 280 and 281:
Profilaxis antibiótica en paciente
- Page 282 and 283:
Profilaxis antibiótica en pacie
- Page 284 and 285:
Profilaxis antibiótica en pacie
- Page 286 and 287:
Profilaxis antibiótica en pacie
- Page 288 and 289:
Profilaxis antibiótica en pacie
- Page 290 and 291:
Profilaxis antibiótica en pacie
- Page 292 and 293:
Tratamiento periodontal quirúrgico
- Page 294 and 295:
Tratamiento periodontal quirúrg
- Page 296 and 297:
Tratamiento periodontal quirúrg
- Page 298 and 299:
Tratamiento periodontal quirúrg
- Page 300 and 301:
Tratamiento periodontal quirúrg
- Page 302 and 303:
Tratamiento periodontal quirúrg
- Page 304 and 305:
Tratamiento de los defectos óseos
- Page 306 and 307:
Tratamiento de los defectos óse
- Page 308 and 309:
Tratamiento de los defectos óse
- Page 310 and 311:
Tratamiento de los defectos óse
- Page 312 and 313:
Tratamiento de los defectos óse
- Page 314 and 315:
Tratamiento de los defectos óse
- Page 316 and 317:
Tratamiento de los defectos óse
- Page 318 and 319:
Tratamiento de los defectos óse
- Page 320 and 321:
Tratamiento de los defectos óse
- Page 322 and 323:
Tratamiento de los defectos óse
- Page 324 and 325:
Tratamiento de los defectos óse
- Page 326 and 327:
Tratamiento de los defectos óse
- Page 328 and 329:
Tratamiento de los defectos óse
- Page 330 and 331:
Tratamiento de los defectos óse
- Page 332 and 333:
Tratamiento de los defectos óse
- Page 334 and 335:
Tratamiento de los defectos óse
- Page 336 and 337:
Problemas mucogingivales y su tr
- Page 338 and 339:
Problemas mucogingivales y su tr
- Page 340 and 341:
Problemas mucogingivales y su tr
- Page 342 and 343:
Problemas mucogingivales y su tr
- Page 344 and 345:
Problemas mucogingivales y su tr
- Page 346 and 347:
Problemas mucogingivales y su tr
- Page 348 and 349:
Problemas mucogingivales y su tr
- Page 350 and 351:
Problemas mucogingivales y su tr
- Page 352 and 353:
Problemas mucogingivales y su tr
- Page 354 and 355:
Problemas mucogingivales y su tr
- Page 356 and 357:
Problemas mucogingivales y su tr
- Page 358 and 359: Abscesos periodontales 22 Absceso P
- Page 360 and 361: Abscesos periodontales 351 gramp
- Page 362 and 363: Periodontitis de inicio precoz (per
- Page 364 and 365: Periodontitis de inicio precoz (
- Page 366 and 367: Periodontitis de inicio precoz (
- Page 368 and 369: Periodontitis de inicio precoz (
- Page 370 and 371: Periodontitis de inicio precoz (
- Page 372 and 373: Periodontitis de inicio precoz (
- Page 374 and 375: Periodontitis de inicio precoz (
- Page 376 and 377: Periodontitis de inicio precoz (
- Page 378 and 379: Lesiones agudas e infecciosas de
- Page 380 and 381: Lesiones agudas e infecciosas de
- Page 382 and 383: Lesiones agudas e infecciosas de
- Page 384 and 385: Lesiones agudas e infecciosas de
- Page 386 and 387: Gingivitis ulceronecrosante 25 Los
- Page 388 and 389: Gingivitis ulceronecrosante 379
- Page 390 and 391: Épulis y tumores de las encías y
- Page 392 and 393: Épulis y tumores de las encías
- Page 394 and 395: Oclusión 385 © ELSEVIER. Fotoc
- Page 396 and 397: Oclusión 387 con afección peri
- Page 398 and 399: Oclusión 389 Bibliografía Harr
- Page 400 and 401: Ferulización 391 © ELSEVIER. F
- Page 402 and 403: Implantes dentales y periimplantolo
- Page 404 and 405: Implantes dentales y periimplant
- Page 406 and 407: Implantes dentales y periimplant
- Page 410 and 411: Relación entre los tratamientos
- Page 412 and 413: Relación entre los tratamientos
- Page 414 and 415: Relación entre los tratamientos
- Page 416 and 417: Relación entre los tratamientos
- Page 418 and 419: Índice alfabético 409 © ELSEVIER
- Page 420 and 421: Índice alfabético 411 © ELSEVIER
- Page 422 and 423: Índice alfabético 413 © ELSEVIER
- Page 424 and 425: Índice alfabético 415 © ELSEVIER
- Page 426 and 427: Índice alfabético 417 © ELSEVIER
- Page 428 and 429: Índice alfabético 419 © ELSEVIER
- Page 430 and 431: Índice alfabético 421 © ELSEVIER
- Page 432 and 433: Esta página se dejó intencionalme