Le protesi <strong>di</strong>scali lombari sono state effettuate sia all’interno dei singoli gruppi (per vedere la variazione nel tempo) che tra i <strong>di</strong>fferenti tra i gruppi con 1 e 2 livelli sostituiti (3 e ibride non erano comparabili per l’esiguità del campione) (Tabb. VIII, IX, e X). Tra i 36 (63,2%) pazienti con protesi singola è stata eseguita una analisi comparativa tra i <strong>di</strong>fferenti livelli trattati (L4-L5 vs L5-S1) <strong>di</strong> risultati clinici (SF36; VAS; e ODI) nei primi 12 mesi post-operatori utilizzando modelli <strong>di</strong> regressione per equazioni lineari <strong>di</strong> estimazione generalizzata (GEE) con misurazione del delta relativo come la <strong>di</strong>fferenza tra la base e il 12° follow-up normalizzata alla base (Tab. VII). Sono state quin<strong>di</strong> riportate le complicanze, sia nella popolazione generale, che nei <strong>di</strong>fferenti gruppi in base al numero <strong>di</strong> livelli sostituiti (Tab. XI). rISuLTaTI Come caratteristiche generali della popolazione, l’età me<strong>di</strong>a all’intervento era 41,77 ± 7,46 anni (Tab. II). Tra i 36 pazienti sottoposti a protesi singola l’età me<strong>di</strong>a era 41,17 ± 7,14, tra i 15 con protesi doppia 41,20 ± 7,79 anni. Non vi era una <strong>di</strong>fferenza significativa tra i due gruppi (p = 0,825479). Anche l’età me<strong>di</strong>a dei pazienti sottoposti a protesi tripla (46,67 ± 1,15 anni) o ibrida (47,00 ± 12,49 anni) era simile, ma non comparabile statisticamente (Tab. II). Il follow-up me<strong>di</strong>o all’intervento nei totale dei 57 pazienti era 35,02 ± 17,58 mesi (Tab. II). Tra i 36 pazienti sottoposti a protesi singola era 38,67 ± 17,34 mesi, tra i 15 con protesi doppia 34,87 ± 15,84 mesi. Non vi era una <strong>di</strong>fferenza significativa tra i due gruppi (p = 0,387608). I follow-up dei pazienti sottoposti a protesi tripla (13,33 ± 1,15) o ibrida (13,67 ± 1,15) era significativamente inferiori, ma non comparabili statisticamente (Tab. II). La BMI me<strong>di</strong>a nei 57 pazienti era 24,15 ± 3,03 (Tab. II). Tra i 36 pazienti sottoposti a protesi singola era 23,80 ± 3,09, tra i 15 con protesi doppia 25,07 ± 3,21. Non vi era una <strong>di</strong>fferenza significativa tra i due gruppi (p = 0,327637). Anche il BMI dei pazienti sottoposti a protesi tripla (22,57 ± 0,29) o ibrida (25,37 ± 2,05) era simile, ma non comparabile statisticamente (Tab. II). I parametri operatori analizzati sono stati la durata dell’intervento e le per<strong>di</strong>te ematiche intraoperatorie (Tab. II). La durata dell’intervento me<strong>di</strong>a era 175,32 ± 57,83 minuti (Tab. II). Tra i 36 pazienti sottoposti a protesi singola la durata me<strong>di</strong>a era 147,03 ± 30,03, tra i 15 con protesi doppia 206,00 ± 30,89. È stata riscontrata una <strong>di</strong>fferenza statisticamente significativa tra i due gruppi (p = 0,000000). Anche le durata dell’intervento <strong>di</strong> protesi tripla (331,67 ± 102,51) o ibrida (205,00 ± 34,64) erano <strong>di</strong>fferenti tra loro, ma non comparabili statisticamente (Tab. II). La per<strong>di</strong>ta ematica me<strong>di</strong>a intraoperatoria nei 57 pazienti era 340,35 S210 Tab. IV. Risultati clinici pre- e post-operatori tra i <strong>di</strong>fferenti gruppi in base al numero <strong>di</strong> livelli sostituiti. 1 livello 2 livelli 3 livelli Ibride (p (p = = 0,058523) 0,368583) SF36-pre SF36-post SF36-6 mm SF36-12 mm 37,17 ± 13,63 43,83 ± 15,05 55,00 ± 20,41 60,17 ± 20,84 34,93 ± 14,03 41,47 ± 16,02 55,93 ± 23,22 56,07 ± 22,95 53,00 ± 13,53 44,33 ± 6,11 66,00 ± 17,35 79,33 ± 6,03 45,00 ± 16,70 43,33 ± 12,50 60,33 ± 27,30 63,00 ± 42,51 SF36-ultimo FU 61,39 ± 23,29 57,27 ± 28,82 79,33 ± 6,03 63,00 ± 42,51 p = 0,000000 p = n.s. (p (p = = 0,101331) 0,224016) VAS-pre VAS-post VAS-6 mm VAS-12 mm 75,00 ± 15,31 42,22 ± 21,83 36,53 ± 26,83 35,00 ± 26,87 74,33 ± 18,01 43,00 ± 25,34 37,00 ± 24,77 33,00 ± 24,77 41,67 ± 23,63 11,67 ± 12,58 15,00 ± 8,66 10,00 ± 5,00 88,33 ± 2,89 63,33 ± 33,29 58,33 ± 41,93 41,67 ± 48,56 VAS-ultimo FU 33,75 ± 30,53 32,67 ± 26,45 10,00 ± 5,00 41,67 ± 48,56 p = 0,000000 p = n.s. (p (p = = 0,028714) 0,389845) ODI-pre ODI-post ODI-6 mm ODI-12 mm 40,72 ± 15,54 29,89 ± 15,45 24,89 ± 17,08 22,23 ± 15,13 46,53 ± 14,67 36,13 ± 17,01 28,13 ± 17,94 25,73 ± 19,23 52,00 ± 10,58 33,33 ± 19,01 20,67 ± 6,11 12,00 ± 8,00 52,00 ± 10,39 35,33 ± 18,58 32,00 ± 23,07 32,67 ± 37,75 ODI-ultimo FU 20,72 ± 17,20 24,93 ± 16,33 12,00 ± 8,00 32,67 ± 37,75 p = 0,000000 p = n.s. Sod<strong>di</strong>sfazione 77,8% (28/36) 80%(12/15) 100% (3/3) 66,7% (2/3) p = 0,000783 p = 0,000063 p = 0,000005 ± 378,84 mL (Tab. II). Tra i 36 pazienti sottoposti a protesi singola era 284,32 ± 284,06 mL, tra i 15 con protesi doppia 496,67 ± 571,17 mL. Sebbene <strong>di</strong>fferenti, la <strong>di</strong>fferenza non era statisticamente significativa tra i due gruppi (p = 0,127243). Anche le per<strong>di</strong>te ematiche intraoperatorie dei pazienti sottoposti a protesi tripla (366,67 ± 208,17) o ibrida (200,00 ± 100,00) erano <strong>di</strong>fferenti tra loro, ma non comparabili statisticamente (Tab. II). Tra i parametri riabilitativi abbiamo considerato il ritorno alla deambulazione autonoma e la durata dell’ospedalizzazione. Nel totale dei 57 pazienti vi è stato un ritorno alla deambulazione autonoma in 4,70 ± 2,93 giorni (Tab. II). Non abbiamo riscontrato una <strong>di</strong>fferenza statisticamente significativa (p = 0,122521) nel tempo <strong>di</strong> riabilitazione tra le sostituzioni singole (4,31 ± 1,17 giorni) o doppie (5,87 ± 5,36). Anche le sostituzioni triple (4,00 ± 0,00) e ibride (4,33 ± 1,15) avevano tempi simili (Tab. II), anche se non stu<strong>di</strong>abili a causa dell’esiguità del campione (3 pazienti ciascuno). La durata dell’ospedalizzazione nei 57 pazienti è stata in me<strong>di</strong>a 10,02 ± 5,57 giorni (Tab. II). Tra i 36 pazienti sottoposti a protesi singola era 9,69 ± 5,39 giorni, tra i 15 con protesi doppia 11,33 ± 6,86 giorni. Non vi era <strong>di</strong>fferenza statisticamente significativa tra i due gruppi (p = 0,353510). Anche nelle protesi triple (8,33 ± 0,58 giorni) o ibride (9,00 ± 3,00 giorni) la durata era simile, ma non comparabile statisticamente (Tab. II). rISuLTaTI CLINICI Nel totale della nostra popolazione abbiamo riscontrato un miglioramento statisticamente significativo <strong>di</strong> tutti i parametri utilizzati, sia tra pre- e post-operatorio che nel tempo (Tab. III).
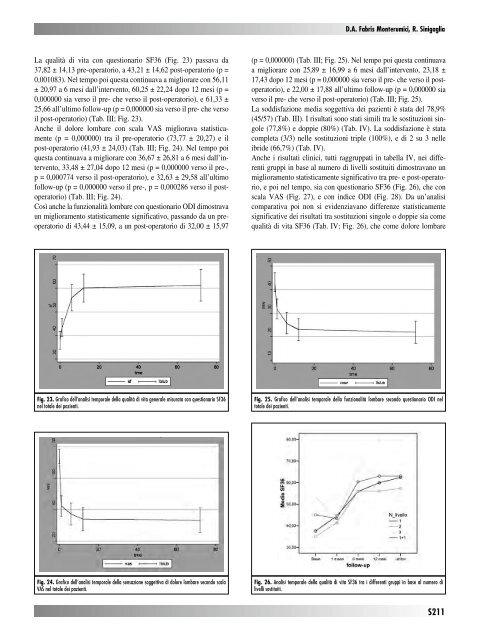
La qualità <strong>di</strong> vita con questionario SF36 (Fig. 23) passava da 37,82 ± 14,13 pre-operatorio, a 43,21 ± 14,62 post-operatorio (p = 0,001083). Nel tempo poi questa continuava a migliorare con 56,11 ± 20,97 a 6 mesi dall’intervento, 60,25 ± 22,24 dopo 12 mesi (p = 0,000000 sia verso il pre- che verso il post-operatorio), e 61,33 ± 25,66 all’ultimo follow-up (p = 0,000000 sia verso il pre- che verso il post-operatorio) (Tab. III; Fig. 23). Anche il dolore lombare con scala VAS migliorava statisticamente (p = 0,000000) tra il pre-operatorio (73,77 ± 20,27) e il post-operatorio (41,93 ± 24,03) (Tab. III; Fig. 24). Nel tempo poi questa continuava a migliorare con 36,67 ± 26,81 a 6 mesi dall’intervento, 33,48 ± 27,04 dopo 12 mesi (p = 0,000000 verso il pre-, p = 0,000774 verso il post-operatorio), e 32,63 ± 29,58 all’ultimo follow-up (p = 0,000000 verso il pre-, p = 0,000286 verso il postoperatorio) (Tab. III; Fig. 24). Così anche la funzionalità lombare con questionario ODI <strong>di</strong>mostrava un miglioramento statisticamente significativo, passando da un preoperatorio <strong>di</strong> 43,44 ± 15,09, a un post-operatorio <strong>di</strong> 32,00 ± 15,97 Fig. 23. Grafico dell’analisi temporale della qualità <strong>di</strong> vita generale misurata con questionario SF36 nel totale dei pazienti. Fig. 24. Grafico dell’analisi temporale della sensazione soggettiva <strong>di</strong> dolore lombare secondo scala VAS nel totale dei pazienti. D.a. Fabris Monterumici, r. Sinigaglia (p = 0,000000) (Tab. III; Fig. 25). Nel tempo poi questa continuava a migliorare con 25,89 ± 16,99 a 6 mesi dall’intervento, 23,18 ± 17,43 dopo 12 mesi (p = 0,000000 sia verso il pre- che verso il postoperatorio), e 22,00 ± 17,88 all’ultimo follow-up (p = 0,000000 sia verso il pre- che verso il post-operatorio) (Tab. III; Fig. 25). La sod<strong>di</strong>sfazione me<strong>di</strong>a soggettiva dei pazienti è stata del 78,9% (45/57) (Tab. III). I risultati sono stati simili tra le sostituzioni singole (77,8%) e doppie (80%) (Tab. IV). La sod<strong>di</strong>sfazione è stata completa (3/3) nelle sostituzioni triple (100%), e <strong>di</strong> 2 su 3 nelle ibride (66,7%) (Tab. IV). Anche i risultati clinici, tutti raggruppati in tabella IV, nei <strong>di</strong>fferenti gruppi in base al numero <strong>di</strong> livelli sostituiti <strong>di</strong>mostravano un miglioramento statisticamente significativo tra pre- e post-operatorio, e poi nel tempo, sia con questionario SF36 (Fig. 26), che con scala VAS (Fig. 27), e con in<strong>di</strong>ce ODI (Fig. 28). Da un’analisi comparativa poi non si evidenziavano <strong>di</strong>fferenze statisticamente significative dei risultati tra sostituzioni singole o doppie sia come qualità <strong>di</strong> vita SF36 (Tab. IV; Fig. 26), che come dolore lombare Fig. 25. Grafico dell’analisi temporale della funzionalità lombare secondo questionario ODI nel totale dei pazienti. Fig. 26. Analisi temporale della qualità <strong>di</strong> vita SF36 tra i <strong>di</strong>fferenti gruppi in base al numero <strong>di</strong> livelli sostituiti. S211
- Page 1 and 2:
Organo ufficiale della Società Ita
- Page 3 and 4:
Indice INDICE MAIN SESSION I - Mala
- Page 5 and 6:
INDICE MAIN SESSION VII - Ingegneri
- Page 7:
INDICE Matematizzazione di un’ost
- Page 10 and 11:
L’endocrinologo e le malattie del
- Page 12 and 13:
L’endocrinologo e le malattie del
- Page 14 and 15:
La chirurgia nell’artropatia ocro
- Page 16 and 17:
G.I.O.T. 2010;36(suppl. 1):S8-S12 C
- Page 18 and 19:
Chirurgia delle fratture da fragili
- Page 20 and 21:
Chirurgia delle fratture da fragili
- Page 22 and 23:
Overview del radiologo interventist
- Page 24 and 25:
Durable Cure and reconstructive Suc
- Page 26 and 27:
Scelta del trattamento nelle metast
- Page 28 and 29:
G.I.O.T. 2010;36(suppl. 1):S20-S23
- Page 30 and 31:
Trattamento chirurgico delle metast
- Page 32 and 33:
G.I.O.T. 2010;36(suppl. 1):S24-S29
- Page 34 and 35:
Protocollo di trattamento delle met
- Page 36 and 37:
Protocollo di trattamento delle met
- Page 38 and 39:
G.I.O.T. 2010;36(suppl. 1):S30-S34
- Page 40 and 41:
Il trattamento chirurgico delle les
- Page 42 and 43:
Il trattamento chirurgico delle les
- Page 44 and 45:
L’apparato locomotore nelle malat
- Page 46 and 47:
G.I.O.T. 2010;36(suppl. 1):S38-S42
- Page 48 and 49:
Il trattamento chirurgico nel mielo
- Page 50 and 51:
Il trattamento chirurgico nel mielo
- Page 52 and 53:
Indicazioni chirurgiche nelle local
- Page 54 and 55:
Indicazioni chirurgiche nelle local
- Page 56 and 57:
Indicazioni chirurgiche nelle local
- Page 58 and 59:
G.I.O.T. 2010;36(suppl. 1):S50-S55
- Page 60 and 61:
Chirurgia protesica primaria e di r
- Page 62 and 63:
Chirurgia protesica primaria e di r
- Page 64 and 65:
G.I.O.T. 2010;36(suppl. 1):S56-S59
- Page 66 and 67:
Overview sulle malattie infettive d
- Page 68 and 69:
G.I.O.T. 2010;36(suppl. 1):S60-S62
- Page 70 and 71:
Bacterial biofilms: the ultimate ca
- Page 72 and 73:
Le infezioni tubercolari dell’app
- Page 74 and 75:
G.I.O.T. 2010;36(suppl. 1):S66-S69
- Page 76 and 77:
L’artrite infettiva ematogena ogg
- Page 78 and 79:
G.I.O.T. 2010;36(suppl. 1):S70-S75
- Page 80 and 81:
Le infezioni dell’arto superiore
- Page 82 and 83:
Le infezioni dell’arto superiore
- Page 84 and 85:
G.I.O.T. 2010;36(suppl. 1):S76 What
- Page 86 and 87:
Spondilodisciti non tubercolari za
- Page 88 and 89:
G.I.O.T. 2010;36(suppl. 1):S80-S82
- Page 90 and 91:
La sinovialectomia artroscopica nel
- Page 92 and 93:
La chirurgia del piede reumatoide
- Page 94 and 95:
La chirurgia del piede reumatoide I
- Page 96 and 97:
La chirurgia del piede reumatoide a
- Page 98 and 99:
La chirurgia del piede reumatoide F
- Page 100 and 101:
G.I.O.T. 2010;36(suppl. 1):S92-S96
- Page 102 and 103:
La coxopatia nella spondilite anchi
- Page 104 and 105:
La coxopatia nella spondilite anchi
- Page 106 and 107:
L’anca nell’artrite reumatoide
- Page 108 and 109:
L’anca nell’artrite reumatoide
- Page 110 and 111:
L’anca nell’artrite reumatoide
- Page 112 and 113:
La protesizzazione della caviglia n
- Page 114 and 115:
La protesizzazione della caviglia n
- Page 116 and 117:
aspetti genetici delle osteocondrod
- Page 118 and 119:
G.I.O.T. 2010;36(suppl. 1):S110-S11
- Page 120 and 121:
La chirurgia del nanismo disarmonic
- Page 122 and 123:
G.I.O.T. 2010;36(suppl. 1):S114-S12
- Page 124 and 125:
La malattia esostosante in età ped
- Page 126 and 127:
La malattia esostosante in età ped
- Page 128 and 129:
La malattia esostosante in età ped
- Page 130 and 131:
G.I.O.T. 2010;36(suppl. 1):S122-S12
- Page 132 and 133:
Trattamento chirurgico della scolio
- Page 134 and 135:
Trattamenti ortopedici nella distro
- Page 136 and 137:
Trattamenti ortopedici nella distro
- Page 138 and 139:
Trattamenti ortopedici nella distro
- Page 140 and 141:
L’imaging nelle malattie sistemic
- Page 142 and 143:
L’imaging nelle malattie sistemic
- Page 144 and 145:
Tecniche innovative per la fabbrica
- Page 146 and 147:
Scaffolds e cartilagine essere sche
- Page 148 and 149:
G.I.O.T. 2010;36(suppl. 1):S140 Chi
- Page 150 and 151:
Protesi biologiche progressivamente
- Page 152 and 153:
Protesi biologiche Fig. 3. Allograf
- Page 154 and 155:
Protesi biologiche 22 Meyers MH, Jo
- Page 156 and 157:
La riparazione delle lesioni della
- Page 158 and 159:
La riparazione delle lesioni della
- Page 160 and 161:
Medicina rigenerativa e uso di cell
- Page 162 and 163:
G.I.O.T. 2010;36(suppl. 1):S154-S15
- Page 164 and 165:
Scaffold 3D a confronto per la rige
- Page 166 and 167:
G.I.O.T. 2010;36(suppl. 1):S158-S16
- Page 168 and 169: igenerazione cartilaginea Fig. 4. T
- Page 170 and 171: G.I.O.T. 2010;36(suppl. 1):S162-S16
- Page 172 and 173: uso di staminali da tessuto perifer
- Page 174 and 175: Overview Fig. 1. Microstruttura del
- Page 176 and 177: G.I.O.T. 2010;36(suppl. 1):S168-S17
- Page 178 and 179: L’impiego del tantalio nelle revi
- Page 180 and 181: L’impiego del tantalio nelle revi
- Page 182 and 183: L’impiego del tantalio nelle revi
- Page 184 and 185: Graft biomimetici-attivi nella chir
- Page 186 and 187: G.I.O.T. 2010;36(suppl. 1):S178-S18
- Page 188 and 189: L’avulsione della radice meniscal
- Page 190 and 191: G.I.O.T. 2010;36(suppl. 1):S182-S18
- Page 192 and 193: Past, present and future for spinal
- Page 194 and 195: L’artrodesi strumentata della cer
- Page 196 and 197: G.I.O.T. 2010;36(suppl. 1):S188-S19
- Page 198 and 199: Il trattamento delle scoliosi in et
- Page 200 and 201: Il trattamento delle scoliosi in et
- Page 202 and 203: G.I.O.T. 2010;36(suppl. 1):S194-S19
- Page 204 and 205: Chirurgia mini-invasiva del rachide
- Page 206 and 207: Chirurgia mini-invasiva del rachide
- Page 208 and 209: Le protesi discali lombari vita sen
- Page 210 and 211: Le protesi discali lombari e di mag
- Page 212 and 213: Le protesi discali lombari Fig. 5.
- Page 214 and 215: Le protesi discali lombari bile sol
- Page 216 and 217: Le protesi discali lombari che intr
- Page 220 and 221: Le protesi discali lombari Fig. 27.
- Page 222 and 223: Le protesi discali lombari (24,8%)
- Page 224 and 225: Le protesi discali lombari Tab. XI.
- Page 226 and 227: Le protesi discali lombari lombari,
- Page 228 and 229: Le protesi discali lombari a B C D
- Page 230 and 231: Le protesi discali lombari a B C D
- Page 232 and 233: Le protesi discali lombari 60 Wagne
- Page 234 and 235: Overview dispositivi innovativi in
- Page 236 and 237: G.I.O.T. 2010;36(suppl. 1):S228-S22
- Page 238 and 239: G.I.O.T. 2010;36(suppl. 1):S230-S23
- Page 240 and 241: Dilops: nuovo concetto di sintesi
- Page 242 and 243: Femoroacetabular impingement OA, wh
- Page 244 and 245: Vantaggi della modularità del coll
- Page 246 and 247: Vantaggi della modularità del coll
- Page 248 and 249: artroscopia d’anca • patologia
- Page 250 and 251: artroscopia d’anca PaTOLOGIa SINO
- Page 252 and 253: artroscopia d’anca ni cartilagine
- Page 254 and 255: artroscopia d’anca L’artroscopi
- Page 256 and 257: artroscopia d’anca La diagnosi cl
- Page 258 and 259: Biomateriali e biotecnologie in chi
- Page 260 and 261: Evoluzione, indicazioni e limiti de
- Page 262 and 263: G.I.O.T. 2010;36(suppl. 1):S254-S25
- Page 264 and 265: attuali materiali e tecniche di ost
- Page 266 and 267: G.I.O.T. 2010;36(suppl. 1):S258-S26
- Page 268 and 269:
Biologia della guarigione della rip
- Page 270 and 271:
Protesi di tibiotarsica zione sferi
- Page 272 and 273:
G.I.O.T. 2010;36(suppl. 1):S264-S26
- Page 274 and 275:
Storia ed evoluzione delle protesi
- Page 276 and 277:
Storia ed evoluzione delle protesi
- Page 278 and 279:
G.I.O.T. 2010;36(suppl. 1):S270-S27
- Page 280 and 281:
Matematizzazione di un’osteotomia
- Page 282 and 283:
Mezzi di sintesi e dispositivi inno
- Page 284 and 285:
Mezzi di sintesi e dispositivi inno
- Page 286 and 287:
attuali materiali e tecniche di ost
- Page 288 and 289:
attuali materiali e tecniche di ost
- Page 290 and 291:
Innesti massivi omoplastici nella r
- Page 292 and 293:
Innesti massivi omoplastici nella r
- Page 294 and 295:
G.I.O.T. 2010;36(suppl. 1):S286-S30
- Page 296 and 297:
Novità in tema di artroscopia di p
- Page 298 and 299:
Novità in tema di artroscopia di p
- Page 300 and 301:
Novità in tema di artroscopia di p
- Page 302 and 303:
Novità in tema di artroscopia di p
- Page 304 and 305:
Novità in tema di artroscopia di p
- Page 306 and 307:
Novità in tema di artroscopia di p
- Page 308 and 309:
Novità in tema di artroscopia di p
- Page 310 and 311:
Biomateriali e biotecnologie in chi
- Page 312 and 313:
Biomateriali e biotecnologie in chi
- Page 314 and 315:
Biomateriali e biotecnologie in chi
- Page 316 and 317:
G.I.O.T. 2010;36(suppl. 1):S308-S31
- Page 318 and 319:
attuali materiali e tecniche di ost
- Page 320 and 321:
G.I.O.T. 2010;36(suppl. 1):S312-S31
- Page 322 and 323:
Interfaccia intraneurale per il con
- Page 324 and 325:
Interfaccia intraneurale per il con
- Page 326 and 327:
G.I.O.T. 2010;36(suppl. 1):S318-S32
- Page 328 and 329:
Biomateriali e biotecnologie in chi
- Page 330 and 331:
Instabilità gleno-omerale da difet
- Page 332 and 333:
Innesti ossei in ortopedia: una rev
- Page 334 and 335:
G.I.O.T. 2010;36(suppl. 1):S326-S32
- Page 336:
Indice degli autori Abati C.N., S23