Principios de Neurociencia Haines 4a Ed_booksmedicos.org
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Médula espinal 125<br />
Cresta neural<br />
Neuroecto<strong>de</strong>rmo<br />
indiferenciado<br />
LCR en el saco<br />
Ptaca/tubo neural<br />
Futuro<br />
encéfalo<br />
Futura medula<br />
espinal<br />
Neuroporo<br />
antenor<br />
Inicial<br />
<strong>de</strong>l tubo neural<br />
Neuroporo posterior<br />
Vértebra<br />
Raíces nerviosas —<br />
D<br />
Conducto central<br />
Raíces<br />
E<br />
Lámina alarasta<br />
posterior<br />
Cresta<br />
neural-ganglio<br />
raquí<strong>de</strong>o<br />
ti<br />
Lámina basal Asta<br />
Capa marginal Sustancia blanca<br />
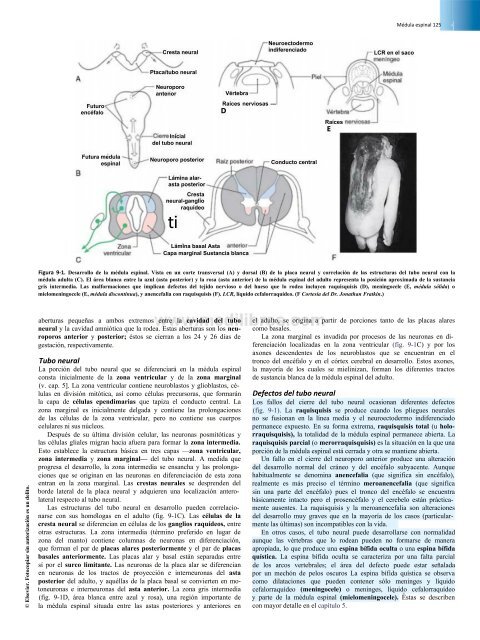
Figura 9-1. Desarrollo <strong>de</strong> la médula espinal. Vista en un corte transversal (A) y dorsal (B) <strong>de</strong> la placa neural y correlación <strong>de</strong> las estructuras <strong>de</strong>l tubo neural con la<br />
médula adulta (C). El área blanca entre la azul (asta posterior) y la rosa (asta anterior) <strong>de</strong> la médula espinal <strong>de</strong>l adulto representa la posición aproximada <strong>de</strong> la sustancia<br />
gris intermedia. Las malformaciones que implican <strong>de</strong>fectos <strong>de</strong>l tejido nervioso o <strong>de</strong>l hueso que lo ro<strong>de</strong>a incluyen raquisquisis (D), meningocele (E, médula sólida) o<br />
mielomeningocele (E, médula discontinua), y anencefalia con raquisquisis (F). LCR, líquido cefalorraquí<strong>de</strong>o. (F Cortesía <strong>de</strong>l Dr. Jonathan Fratkin.)<br />
© Elsevier. Fotocopiar sin autorización es un <strong>de</strong>lito.<br />
aberturas pequeñas a ambos extremos entre la cavidad <strong>de</strong>l tubo<br />
neural y la cavidad amniótica que la ro<strong>de</strong>a. Estas aberturas son los neuroporos<br />
anterior y posterior; éstos se cierran a los 24 y 26 días <strong>de</strong><br />
gestación, respectivamente.<br />
Tubo neural<br />
La porción <strong>de</strong>l tubo neural que se diferenciará en la médula espinal<br />
consta inicialmente <strong>de</strong> la zona ventricular y <strong>de</strong> la zona marginal<br />
(v. cap. 5]. La zona ventricular contiene neuroblastos y glioblastos, células<br />
en división mitótica, así como células precursoras, que formarán<br />
la capa <strong>de</strong> células ependimarias que tapiza el conducto central. La<br />
zona marginal es inicialmente <strong>de</strong>lgada y contiene las prolongaciones<br />
<strong>de</strong> las células <strong>de</strong> la zona ventricular, pero no contiene sus cuerpos<br />
celulares ni sus núcleos.<br />
Después <strong>de</strong> su última división celular, las neuronas posmitóticas y<br />
las células gliales migran hacia afuera para formar la zona intermedia.<br />
Esto establece la estructura básica en tres capas —zona ventricular,<br />
zona intermedia y zona marginal— <strong>de</strong>l tubo neural. A medida que<br />
progresa el <strong>de</strong>sarrollo, la zona intermedia se ensancha y las prolongaciones<br />
que se originan en las neuronas en diferenciación <strong>de</strong> esta zona<br />
entran en la zona marginal. Las crestas neurales se <strong>de</strong>spren<strong>de</strong>n <strong>de</strong>l<br />
bor<strong>de</strong> lateral <strong>de</strong> la placa neural y adquieren una localización anterolateral<br />
respecto al tubo neural.<br />
Las estructuras <strong>de</strong>l tubo neural en <strong>de</strong>sarrollo pue<strong>de</strong>n correlacionarse<br />
con sus homologas en el adulto (fig. 9-1C). Las células <strong>de</strong> la<br />
cresta neural se diferencian en células <strong>de</strong> los ganglios raquí<strong>de</strong>os, entre<br />
otras estructuras. La zona intermedia (término preferido en lugar <strong>de</strong><br />
zona <strong>de</strong>l manto) contiene columnas <strong>de</strong> neuronas en diferenciación,<br />
que forman el par <strong>de</strong> placas alares posteriormente y el par <strong>de</strong> placas<br />
basales anteriormente. Las placas alar y basal están separadas entre<br />
sí por el surco limitante. Las neuronas <strong>de</strong> la placa alar se diferencian<br />
en neuronas <strong>de</strong> los tractos <strong>de</strong> proyección e interneuronas <strong>de</strong>l asta<br />
posterior <strong>de</strong>l adulto, y aquéllas <strong>de</strong> la placa basal se convierten en motoneuronas<br />
e interneuronas <strong>de</strong>l asta anterior. La zona gris intermedia<br />
(fig. 9-1D, área blanca entre azul y rosa), una región importante <strong>de</strong><br />
la médula espinal situada entre las astas posteriores y anteriores en<br />
el adulto, se origina a partir <strong>de</strong> porciones tanto <strong>de</strong> las placas alares<br />
como basales.<br />
La zona marginal es invadida por procesos <strong>de</strong> las neuronas en diferenciación<br />
localizadas en la zona ventricular (fig. 9-1C) y por los<br />
axones <strong>de</strong>scen<strong>de</strong>ntes <strong>de</strong> los neuroblastos que se encuentran en el<br />
tronco <strong>de</strong>l encéfalo y en el córtex cerebral en <strong>de</strong>sarrollo. Estos axones,<br />
la mayoría <strong>de</strong> los cuales se mielinizan, forman los diferentes tractos<br />
<strong>de</strong> sustancia blanca <strong>de</strong> la médula espinal <strong>de</strong>l adulto.<br />
Defectos <strong>de</strong>l tubo neural<br />
Los fallos <strong>de</strong>l cierre <strong>de</strong>l tubo neural ocasionan diferentes <strong>de</strong>fectos<br />
(fig. 9-1). La raquisquisis se produce cuando los pliegues neurales<br />
no se fusionan en la línea media y el neuroecto<strong>de</strong>rmo indiferenciado<br />
permanece expuesto. En su forma extrema, raquisquisis total (u holorraquisquisis),<br />
la totalidad <strong>de</strong> la médula espinal permanece abierta. La<br />
raquisquisis parcial (o merorraquisquisis) es la situación en la que una<br />
porción <strong>de</strong> la médula espinal está cerrada y otra se mantiene abierta.<br />
Un fallo en el cierre <strong>de</strong>l neuroporo anterior produce una alteración<br />
<strong>de</strong>l <strong>de</strong>sarrollo normal <strong>de</strong>l cráneo y <strong>de</strong>l encéfalo subyacente. Aunque<br />
habitualmente se <strong>de</strong>nomina anencefalia (que significa sin encéfalo),<br />
realmente es más preciso el término meroanencefalia (que significa<br />
sin una parte <strong>de</strong>l encéfalo) pues el tronco <strong>de</strong>l encéfalo se encuentra<br />
básicamente intacto pero el prosencéfalo y el cerebelo están prácticamente<br />
ausentes. La raquisquisis y la meroanencefalia son alteraciones<br />
<strong>de</strong>l <strong>de</strong>sarrollo muy graves que en la mayoría <strong>de</strong> los casos (particularmente<br />
las últimas) son incompatibles con la vida.<br />
En otros casos, el tubo neural pue<strong>de</strong> <strong>de</strong>sarrollarse con normalidad<br />
aunque las vértebras que lo ro<strong>de</strong>an pue<strong>de</strong>n no formarse <strong>de</strong> manera<br />
apropiada, lo que produce una espina bífida oculta o una espina bífida<br />
quística. La espina bífida oculta se caracteriza por una falta parcial<br />
<strong>de</strong> los arcos vertebrales; el área <strong>de</strong>l <strong>de</strong>fecto pue<strong>de</strong> estar señalada<br />
por un mechón <strong>de</strong> pelos oscuros La espina bífida quística se observa<br />
como dilataciones que pue<strong>de</strong>n contener sólo meninges y líquido<br />
cefalorraquí<strong>de</strong>o (meningocele) o meninges, líquido cefalorraquí<strong>de</strong>o<br />
y parte <strong>de</strong> la médula espinal (mielomeningocele). Estas se <strong>de</strong>scriben<br />
con mayor <strong>de</strong>talle en el capítulo 5.